×
«Идеальный маникюр» – сообщество, посвященное уходу за руками, дизайну ногтей и нейл-арту. У нас ты найдешь обучающие материалы по созданию превосходного маникюра для каждого случая. Советы, интересные статьи и фотографии работ лучших мастеров по маникюру – подпишись!
Одноклассники:

Я уже подписан на сообщество «Идеальный Маникюр»
×
Вступай в сообщество «Идеальный Маникюр»!
«Идеальный маникюр» – сообщество, посвященное уходу за руками, дизайну ногтей и нейл-арту. У нас ты найдешь обучающие материалы по созданию превосходного маникюра для каждого случая. Советы, интересные статьи и фотографии работ лучших мастеров по маникюру – подпишись!
| ВКонтакте: | |
| Facebook: | |
| Одноклассники: |   |
Я уже подписан на сообщество «Идеальный Маникюр»
Мы используем cookie-файлы для наилучшего представления нашего сайта. Продолжая использовать этот сайт, вы соглашаетесь с политикой конфиденциальности.
Политика конфиденциальности
Плесень на ногтях: причины появления и лечение
Многие психологи говорят о том, что мужчины больше обращают внимание не на красивых, а на ухоженных женщин. Немытые, слипшиеся волосы-сосульки и плохое качество кожи способны изуродовать кого угодно. А грибок или зеленоватая плесень на ногтях распугает даже самых смелых поклонников.
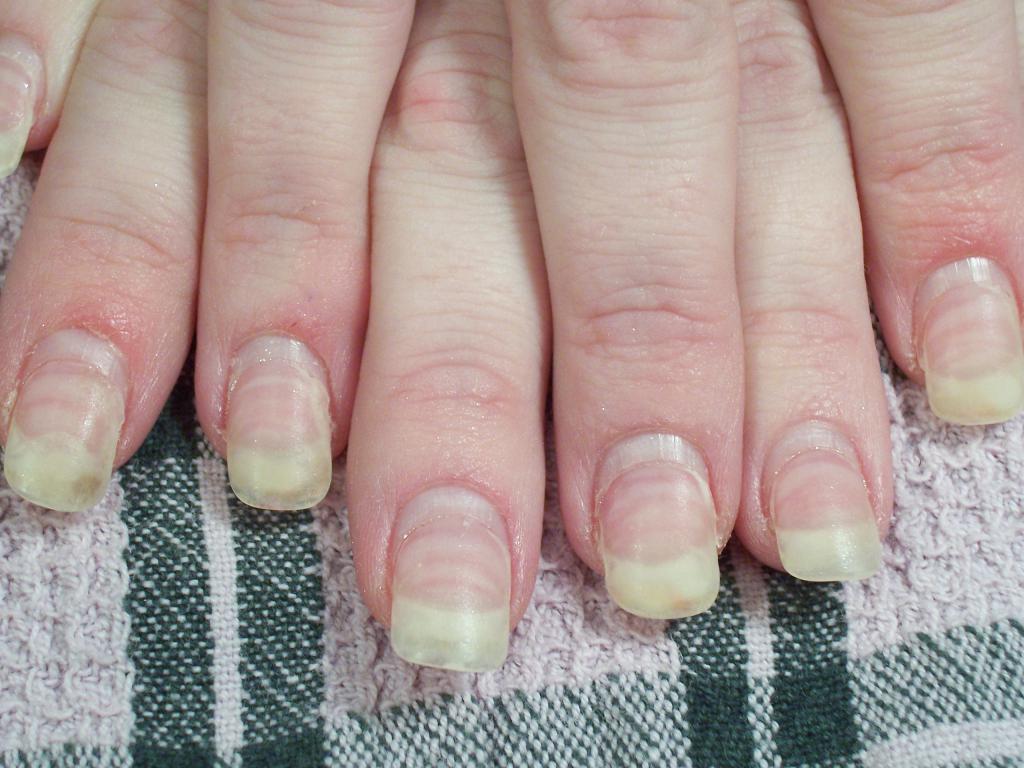
Причины инфицирования грибком
Быстро привести себя в порядок способна даже самая занятая женщина. Огромное количество островков nail-баров расположилось в торговых центрах. Сделать красивый маникюр можно во время обеденного перерыва, наслаждаясь чашкой ароматного кофе.
Многочисленные преимущества нейл-баров становятся не такими очевидными, если задуматься о недостатках. К сожалению, в условиях торгового центра большинство маникюрщиц не могут полноценно следить даже за своей гигиеной. А рабочим инструментам уделяется еще меньше внимания.
Качественно обеззаразить ножницы и кусачки способен только автоклав или ультрафиолетовый стерилизатор. Большинство работниц нейл-баров ограничиваются ваткой, смоченной в спирте. Надежно защитить от вирусов и бактерий такая обработка не способна. Поэтому некоторые клиентки, кроме модного маникюра, уносят на ногтях вирусы и стафилококки, а также споры грибков.
Развитие онихомикоза под наращенными ногтями удается заметить не сразу. За это время споры поражают всю пластину. Могут затрагивать кожу и переходить на соседние пальцы. Ноготь тускнеет, приобретает грязновато-желтый цвет, ломается и отходит от ложа.
Неэстетичный внешний вид — далеко не единственная проблема онихомикоза. Не вылеченное полностью грибковое поражение является входными воротами для других инфекций, например, рожистого воспаления. В редких случаях плесень на ногтях может стать причиной глубокого микоза. Проросшие споры грибка попадают в кровь и поражают внутренние органы.
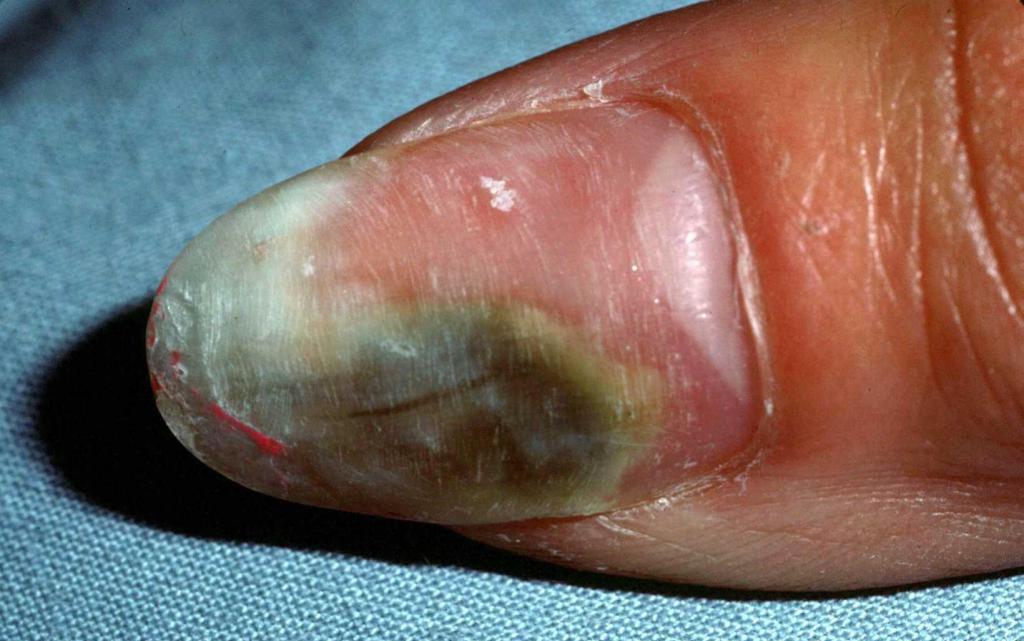
Зеленые ногти и синегнойная палочка
Неправильно сделанный маникюр часто становится причиной развития плесени ногтей на руках. Причиной патологии становится вовсе не грибок, а синегнойная палочка (псевдомония). К основным симптомам заболевания относится:
- Ноготь постепенно меняет цвет на зеленоватый. Опытные мастера знают, что на оттенок влияет кислотность среды. Пигмент может быть оранжевым и красным. А в последнее время появилась информация о том, что новые виды синегнойной палочки способны окрашивать ноготь в черный цвет.
- Пластина утолщается, начинает по краям крошиться.
- Палец может опухнуть и болеть.
Многие мастера маникюра считают, что плесень на ногтях вызвана грибком. Происходит это оттого, что по виду инфекция напоминает тот же сине-зеленый налет, который можно обнаружить на старом хлебе. Плесневые грибы, в отличие от псевдомонии, не являются для организма человека патогенными.
Ошибка в диагностике может дорого обойтись. Пока пациент будет тратить деньги на недешевые противогрибковые средства, болезнь продолжит прогрессировать. Последствия развития синегнойной палочки являются опасными для организма.
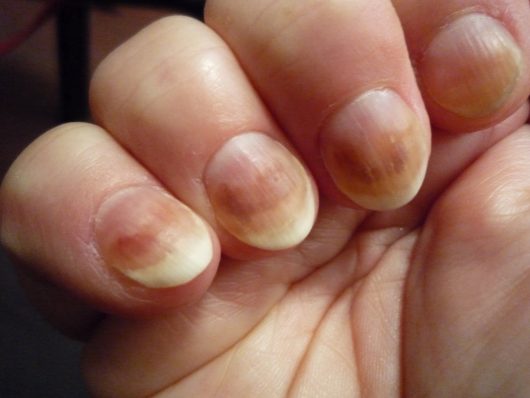
Причины развития
Провоцировать развитие инфекции способна непрофессионально проведенная процедура наращивания ногтей. Плесень комфортнее всего себя чувствует во влажной и теплой среде. Развиваться она сможет при условии, что иммунитет человека ослаблен.
Синегнойная палочка в изобилии встречается в окружающей среде, например, в воде, на мебели и даже на коже человека. Благоприятные условия для развития псевдомонии создаются во время наращивания или коррекции ногтей, если процедура высушивания и стерилизации не была соблюдена, а также из-за травм.
До конца пути передачи псевдомонии изучены не были. Чаще всего это происходит в маникюрных салонах через инструменты и бытовым путем.
Самостоятельно заниматься коррекцией опасно. Такие действия чаще всего приводят к развитию плесени на ногтях. Когда женщина с помощью клея или лака пытается закрепить отслоившийся гель, между покрытием и ногтем образовывается воздушная подушка. Там и запечатывается псевдомония. Во влажной и теплой среде она начинает усиленно развиваться. А питательным элементом для нее становится кератин ногтя.

Возможные осложнения
Образовавшаяся на ногтях плесень после наращивания способна в течение двух недель поразить всю пластину. Палец постепенно краснеет, опухает и становится болезненным. Существует риск перехода инфекции на мягкие ткани и инфицирование всего организма.
К счастью, такие запущенные случаи являются исключением. Чаще всего женщина обращается за помощью сразу, как только замечает зеленое пятно на ногте. На начальном этапе избавиться от синегнойной палочки несложно.
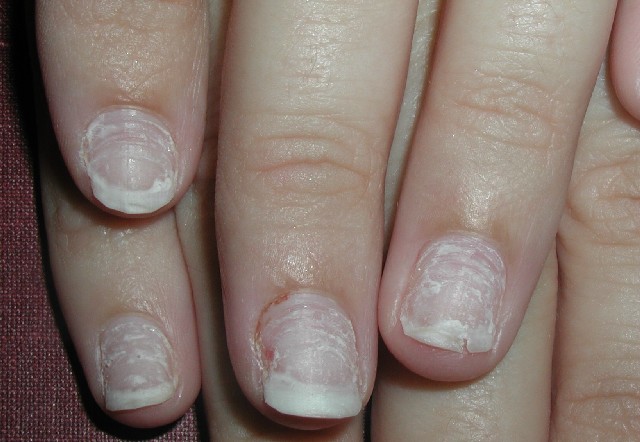
Лечение плесени
Способ лечения плесени ногтя зависит от стадии заболевания. Легче всего уничтожить синегнойную палочку, когда она находится на поверхности пластины. Сделать это можно в салоне, во время обычного маникюра или процедуры коррекции:
- Мастер должен опилить пораженный участок.
- Удалять пятно полностью необходимости нет. Скорее всего, зеленоватая тень останется, — это следствие проникновения пигмента в более глубокий слой пластины. Никакой опасности для здоровья она не несет.
- Пораженный ноготь обрабатывают антисептиком. Дополнительно рекомендуется сделать 15-минутную ванночку с уксусом. Полезно обработать пластину натуральным лимонным соком. Некоторые косметические фирмы выпускают препараты, направленные на уничтожение псевдомонии.
- Обычно подобной обработки вполне достаточно для полного очищения ногтевой пластины от синегнойной палочки. Процедуру можно заканчивать и накладывать новое гелевое или акриловое покрытие. Пятно, которое осталось, постепенно отрастет с ногтем.
В более запущенных ситуациях инфекция распространяется на всю толщу пластины и затрагивает валики. В этом случае в салоне необходимо снять искусственный материал, затем обратиться к врачу. О том, как лечить плесень на ногте в более сложной ситуации, доктор знает лучше мастера по маникюру.
Быстро избавиться от синегнойной палочки можно. Для этого необходимо полностью удалить ногтевую пластину в условиях стационара. На такой шаг решаются немногие, поэтому врачи рекомендуют следующие варианты лечения:
- Местное применение антибиотиков в виде растворов. Например, «Бацитрацином» четыре раза в день смазывают пораженные ногти.
- Пероральный прием антибиотиков («Ципрофлоксацин»).
В среднем лечение продолжается около трех недель. В запущенных случаях может затянуться до нескольких месяцев.
Рецепты народной медицины
Бывают ситуации, когда возможности обратиться за помощью к врачу или квалифицированному мастеру маникюра нет. В таком случае помогут рецепты народной медицины. Перед тем как их применить, необходимо снять искусственное покрытие. Затем использовать следующие средства:
- Растворить столовую ложку уксуса в стакане воды. Вымачивать ногти в ванночке утром и вечером в течение 10 минут.
- Масло чайного дерева три раза в день втирать в пораженные пластины.
- Делать компрессы. Для этого подойдет любая настойка на спирту.

Профилактика
Плесень на ногтях никогда не появится, если соблюдать все меры профилактики. Прежде всего, необходимо ответственно подходить к выбору маникюрного салона. Уточнить у мастера, использует ли он ультрафиолетовый стерилизатор или автоклав. Просить, чтобы инструменты обеззараживались в присутствии клиента.
Псевдомония активно растет во влажной среде. Поэтому нарощенные ногти рекомендуется держать сухими. Во время мытья посуды или других домашних дел надевать резиновые перчатки.
Отслоившийся акрил или гель ни в коем случае не приклеивать самостоятельно. Закрашивать поврежденное место лаком также не рекомендуется. Необходимо как можно быстрее записаться на коррекцию или самостоятельно снять нарощенный материал.
Важно соблюдать перечисленные меры безопасности. Это поможет сохранить здоровье и красоту ногтей.
Синегнойная инфекция является острым бактериальным заболеванием, причиной которого являются бактерии рода Pseudomonas — синегнойные палочки (Pseudomonas aeruginosa). Микроорганизмы вызывают развитие опасного для жизни и трудноизлечимого заболевания. Для человека данный вид бактерий является условно патогенной флорой. Они встречаются у здоровых людей в зонах повышенного потоотделения, у 5 — 25% здоровых лиц выделяются из кишечника, в 2% случаев их обнаруживают в области слухового прохода и ушных раковин, в 3% случаев — в полости носа, в 7% случаев — в глотке.
Синегнойная инфекция развивается, в основном, у лиц с ослабленным иммунитетом и людей пожилого возраста. Бактерии инфицируют послеожоговые раневые поверхности, порезы, рваные раны, участки пиодермий и др. Здоровые ткани никогда не инфицируются. В условиях стационара бактерии выделяют у 30% больных. Pseudomonas aeruginosa является одним из основных возбудителей госпитальной инфекции. Наиболее подвержены инфицированию лица, находящиеся на искусственной вентиляции легких, подвергнутые интубации и катетеризации.
Распространяют инфекцию больные люди и носители контактным, пищевым и воздушно-капельным путями. В домашних условиях синегнойная инфекция распространяется через предметы быта, растворы, крема, помазки и полотенца, в больничных условиях — через медицинские инструменты, аппаратуру, дезрастворы, лечебные капли и мази, предметы ухода за больными, руки персонала.
Синегнойная палочка поражает глаза, ЛОР-органы, легкие, мочеполовую систему, сердечные клапаны, мозговые оболочки, кости и суставы, ногти и желудочно-кишечный тракт. При проникновении бактерий в кровяное русло развивается бактериальный сепсис.
Pseudomonas aeruginosa обладает рядом приспособлений, обеспечивающих адгезию (слипание) с клетками эпителия. Главную роль в патогенезе синегнойной инфекции играют токсины возбудителя. Бактерии обладают рядом защитных механизмов от негативного влияния факторов внешней среды.
Синегнойная инфекция трудно поддается терапии из-за развития множественной устойчивости к целому ряду антибактериальных препаратов.
Рис. 1. Синегнойная инфекция. Псевдомонадная опрелость.
Этапы заражения
Развитие синегнойной инфекции происходит поэтапно:
- На первом этапе развития инфекции бактерии прикрепляются к эпителиальным клеткам и размножаются (колонизация).
- На втором этапе синегнойные палочки проникают в глубину инфицированного участка. Первичный очаг воспаления сдерживается иммунитетом.
- На третьем этапе инфекция проникает в кровь и распространяется по всему организму (бактериемия), далее оседает в различных органах (септицемия).
Инвазия (проникновение) и выделение токсинов — основные механизмы патогенного воздействия бактерий.
Рис. 2. Синегнойная инфекция. Язва роговицы.
к содержанию ↑Внутрибольничная инфекция
Синегнойная инфекция развивается у лиц со сниженным иммунитетом, здоровые ткани не повреждает. Но при снижении защитных функций организм больного, особенно тех, кто находится больничных условиях, подвергается атаке бактерий. Это происходит у лиц с хроническими заболеваниями, после травм и операций, инфекциях и интоксикации. На долю синегнойных палочек приходится до 20% всех внутрибольничных (нозокоминальных, госпитальных) инфекций (второе место после кишечной палочки).
- Pseudomonas aeruginosa является основным возбудителем внутригоспитальных пневмоний.
- Вызывает до 30% поражений мочеполовой системы больных с урологической патологией. Часто встречается в урологических стационарах у больных с циститами и пиелонефритами.
- Является причиной гнойных хирургических инфекций у 20 — 25% больных.
- Синегнойная инфекция часто встречается у больных с повреждениями кожных покровов — ожогах, ранах, порезах, при дерматитах и пиодермиях, абсцессах и флегмонах.
К факторам инфицирования относятся недостаточно проведенная стерилизация катетеров (мочевых и сосудистых), игл, применяемых для поясничной пункции, применение различных растворов, капель и мазей, применяемых в медицине, применение аппаратов для ИВЛ и наложение трахеостом.
В последнее время врачи педиатры обеспокоены участившимися случаями внутрибольничных (нозокоминальных) инфекций у детей раннего возраста. Синегнойной инфекции подвержены недоношенные и ослабленные дети. Вспышки синегнойной инфекции все чаще регистрируются в отделениях для новорожденных. Бактерии поражают желудочно-кишечный тракт, кожные покровы, ЛОР-органы, дыхательную систему, глаза и пупочную ранку. Фактором передачи инфекции являются руки медицинского персонала.
Рис. 3. Синегнойная палочка на ногтях (онихия псевдомонадная).
к содержанию ↑Синегнойная инфекция кожных покровов, костей и суставов: симптомы и лечение
На кожных покровах и мягких тканях синегнойная палочка вызывает локальное воспаление в местах повреждения от ожогов, ран, порезов, послеоперационных швах, зонах пиодермий и дерматитов, трофических язвах. При ранениях отмечаются случаи развития синегнойной инфекции в костной ткани (синегнойный остеомиелит и артрит). При ненадлежащем уходе за тяжелыми больными в результате длительного обездвиживания образуются пролежни, которые служат воротами для бактерий.
Симптомы. Поражения, вызванные синегнойной палочкой, придают повязкам характерную зеленоватую окраску, тяжело поддаются лечению, нередко осложняются развитием абсцессов и сепсиса.
После приема ванн с горячей и слабо хлорированной водой может развиться псевдомонадный фолликулит. Заболевание протекает легко. Часто заканчивается самоизлечением.
В местах повышенного потоотделения и влажности нередко развивается псевдомонадная опрелость.
В качестве диагностического материала используются биоптаты и аспираты пораженных тканей, а так же мазки-отпечатки отделяемого.
Лечение антибиотиками местное и системное. Показано применение синегнойного бактериофага. При лечении используются компрессы, марлевые повязки и примочки на кожные покровы с лекарственными препаратами. Омертвевшие участки кожи удаляются хирургическим путем.
Рис. 4. Синегнойная инфекция мягких тканей стопы до и после лечения.
к содержанию ↑Синегнойная палочка на ногтях: симптомы и лечение
Синегнойное поражение ногтей (онихия псевдомонадная) или синдром зеленых ногтей является достаточно редким заболеванием. Поражение затрагивает как ногти на руках, так и ногти на ногах.
Синегнойные палочки обитают в воде, почве, в местах с повышенной влажностью (мочалки, растворы, в том числе для линз, крема, в джакузи и пр.). Факторами риска развития синегнойной инфекции ногтей являются длительное воздействие влаги, работа с землей, травмы ногтей при маникюрах, ношение накладных ногтей, ношение узкой обуви, грибковое поражение, контакт с больными с синегнойной инфекцией. Чаще всего синегнойная палочка на ногтях встречается у лиц, имеющих длительный контакт с влагой (водой) — работающие в пекарнях, больницах и парикмахерских и др.
Симптомы заболевания. Бактерии заселяют полости под ногтями. Поражение начинается со стороны ногтевого ложе (вентральной части), что случается при их отделении от ногтевого ложе (онихолизис). Со временем ноготь полностью отслаивается. При росте бактерии выделяют сине-зеленый пигмент пиоцианин.
При синегнойной инфекции ногти приобретают зеленую окраску, утолщаются, в запущенных случаях появляется боль и отек пальцев.
Данное заболевание следует отличать от онихомикоза, вызванного плесневыми грибами. Диагноз подтверждается обнаружением Pseudomonas aeruginosa в соскобах из-под пораженных ногтевых пластин.
Антимикробная терапия проводится с учетом чувствительности к антибиотикам. Применяется активная местная терапия в виде впрыскиваний под ногтевую пластину растворов с антибиотиками 3 — 4 раза в сутки. В запущенных случаях подключается системная антибиотикотерапия. В ходе лечения постоянно остригаются отслоившиеся участки ногтей. Антибактериальное лечение можно дополнить втиранием в пораженные участки масла чайного дерева, применением спиртовых компрессов и использование уксусных ванночек (1 ст. ложка уксуса на 1 стакан воды) в течение 5 — 10 минут. Курс лечения длится от 2 недель до 4 месяцев.
Рис. 5. На фото синегнойная палочка на ногтях пальцев ног и рук.
к содержанию ↑Синегнойная палочка в ушах: симптомы и лечение
Самым частым возбудителем наружного отита является синегнойная палочка. На кожных покровах наружного слухового прохода обитает множество микроорганизмов — бактерий и грибов. У 2% здоровых лиц в области ушных раковин присутствует Pseudomonas aeruginosa. В последние годы значительно возросла роль этих бактерий в развитии наружных отитов. Если ранее причиной этого заболевания, в основном, был золотистый стафилококк (70 — 90%), то сегодня основной причиной наружных отитов является синегнойная палочка (до 78%).
Синегнойная палочка в ушах часто обнаруживается у детей с отитами, пловцов, лиц со сниженным иммунитетом и людей пожилого возраста. Развитию синегнойной инфекции способствуют травматические процессы, длительное пребывание во влажной среде, сахарный диабет, дерматиты и экзематозные процессы. Предрасполагающим моментом являются анатомические особенности строения, ношение слухового аппарата, изменение состава ушной серы и лучевое воздействие.
Симптомы и течение заболевания. Синегнойная инфекция чаще всего протекает в виде гнойного воспаления наружного уха. Боль и гнойно-кровянистые выделения — основные симптомы заболевания. Реже развивается воспаление среднего уха. При резко сниженном иммунитете инфекция затрагивает сосцевидный отросток (мастоидит), распространяется на основание черепа, ткани околоушной слюной железы, височно-нижнечелюстной сустав. Парез лицевого, языкоглоточного и добавочных нервов — грозное осложнение синегнойной инфекции.
Лечение. Исключение предрасполагающих факторов, регулярный туалет наружного слухового прохода, адекватное обезболивание, местная терапия — основные общепризнанные принципы лечения синегнойной инфекции.
- Антибиотикотерапия. Антибактериальные препараты назначаются с учетом чувствительности микроорганизмов. Применяются местно. Системная антибиотикотерапия назначается больным с сахарным диабетом, иммунодефицитами и распространенной форме заболевания.
- Адекватное обезболивание производится путем применения нестероидных противовоспалительных препаратов и физиолечения.
- Местное лечение. Для лечения синегнойной инфекции наружного уха применяются лекарственные средства в форме ушных капель, кремов и мазей.
- На первый план выходят ушные капли, содержащие антибиотики. Широко применяются ушные капли «Ануран» (Италия), содержащие антибиотики неомицин, полимиксин и местное обезболивающее средство лидокаин. Препарат применяется 2 — 4 раза в сутки. Длительность применения не более 7-и дней.
- Для местного лечения рекомендуется 2% раствор уксусной кислоты и ацетат алюминия. Эти средства применяются как при лечении активного процесса, так и с профилактической целью людям, пользующихся слуховым аппаратом и пловцам.
При отеке наружного слухового прохода препараты в виде капель могут не достигать воспалительного участка. В таких случаях рекомендуется использовать турунды, пропитанные лекарственным препаратом. При адекватном лечении через одни сутки исчезает болевой синдром, а через 7 — 10 дней наступает полное выздоровление.
Рис. 6. Синегнойная инфекция наружного слухового прохода.
к содержанию ↑Синегнойная инфекция органов зрения
Синегнойная инфекция органов зрения развивается чаще всего в результате травм и оперативных вмешательств, при которых происходит повреждение эпителия роговицы. Способствует развитию заболевания фермент коллагеназа, расщепляющий соединительные ткани, который выделяют синегнойные палочки. Он считается основным фактором вирулентности при синегнойном поражении наружной оболочки глаза (роговицы).
Симптомы заболевания. Синегнойная инфекция глаза чаще проявляется в виде ползучей язвы роговицы (гипопион-кератит). Заболевание имеет острое начало, появляется резкая боль в глазу, светобоязнь и слезотечение. Конъюнктивальная оболочка гиперемируется и отекает. На месте повреждения появляется инфильтрат округлой формы серо-желтого цвета, который быстро изъязвляется. Отмечается отек роговицы вокруг язвы. В передней камере глаза скапливается гнойный экссудат (гипопион).
Диагноз устанавливается на основании результатов исследования биоптатов тканей роговицы.
Рис. 7. На фото ползучая язва роговицы. Гипопион.
к содержанию ↑Псевдомонадная пневмония: симптомы и лечение
Синегнойная пневмония бывает первичная и вторичная. Вторичная синегнойная инфекция дыхательной системы развивается на фоне уже имеющегося заболевания — хронического бронхита, бронхоэктатической болезни или муковисцидоза. Нередко заболевание развивается у больных, находящихся на искусственной вентиляции легких (бактерии обладают способностью прикрепляться к поверхности эндотрахеальных трубок). Синегнойная палочка является одним из основных возбудителей нозокоминальных пневмоний.
Способствуют адгезии (слипанию) с эпителиальными клетками наличие множественных микроворсинок (фимбрий) у бактерий. Адгезия возрастает при нарушениях мукоцилиарного транспорта, что часто регистрируется при целом ряде патологий, в том числе при муковисцидозе, когда отмечается дефицит фиброкинетина.
Течение синегнойных пневмоний затяжное, характеризуется развитием деструктивных процессов и резистентностью к антибактериальным препаратам.
Диагноз ставится на основании обнаружения бактерий в мокроте, промывных водах трахеи и бронхов, биоптатах легочной ткани, крови и плевральной жидкости.
Лечение псевдомонадной пневмонии проводится антибиотиками, к которым сохранена чувствительность бактерий. Важным элементом лечения является проведение очистки дыхательных путей (бронхоальвеолярный лаваж). В некоторых случаях показано введение антибиотиков в аэрозоли. Прогрессирующее течение пневмонии, вызванной Pseudomonas aeruginosa, является показанием к пересадке органа.
Рис. 8. В местах повышенного потоотделения и влажности нередко развивается псевдомонадная опрелость.
к содержанию ↑Синегнойная палочка в моче
Синегнойная палочка способна поражать мочеполовую систему. Инфицирование происходит, в основном, через катетеры, растворы для орошений и инструменты, использующиеся для исследования и лечения в урологической и гинекологической практике. Способствует заболеванию постоянная катетеризация мочевого пузыря, инородные тела, обструкция мочевых путей, врожденные пороки, удаление простаты. Pseudomonas aeruginosa являются основными возбудителями инфекции в пересаженной почке.
Симптомы и течение. Синегнойная инфекция мочевыводящих путей проявляется в виде уретритов, циститов и пиелонефритов. Часто болезнь протекает бессимптомно. При хроническом течении заболевание протекает длительно (месяцы и даже годы). Редко инфекция распространяется за пределы первичного очага. Иногда бактерии попадают в кровяное русло, вызывая сепсис и даже септический шок.
Диагностическим материалом служит моча.
При лечении используют инстилляции противомикробных препаратов в мочевой пузырь.
Рис. 9. Синегнойная инфекция органа зрения. Панофтальмит (фото слева) и язва роговицы (фото справа).
к содержанию ↑Синегнойная палочка в кале
У здоровых лиц синегнойные палочки обнаруживаются в кале в 3 — 24% случаев. При попадании большого количества бактерий с пищей заболевание протекает по типу пищевой токсикоинфекции. У больных развивается острый гастроэнтероколит или энтерит. Их выраженность зависит от возраста, состояния кишечника и иммунного статуса больного. Тяжесть заболевания зависит от степени токсикоза.
Симптомы заболевания. Синегнойная инфекция желудочно-кишечного тракта начинается с болей и урчания в животе. Испражнения с зеленоватым оттенком, жидкие, иногда с примесью гноя, слизи и прожилками крови до 5 — 15 раз в сутки. Интоксикация резко выражена, температура тела высокая продолжается 2 — 3 суток, часто отмечается обезвоживание организма.
Кишечная флора претерпевает значительные нарушения. Развивается дисбактериоз, требующий в период реабилитации длительного лечения. Бактерии в огромных количествах скапливаются в очагах разрушения (деструкции). Иногда заболевание осложняется развитием перитонита.
У детей раннего возраста инфекция опасна развитием кишечного кровотечения и обезвоживания, старшего возраста — холецистита и аппендицита.
Диагностика заболевания основана на обнаружении возбудителей в кале или биоптатах кишечника.
Длительность заболевания составляет 2 — 4 недели.
Рис. 10. На фото картина бактериального поражения кишечника.
к содержанию ↑Синегнойная инфекция нервной системы
Синегнойная инфекция нервной системы является тяжелым проявлением заболевания у ослабленных больных. Занос инфекции из первичного очага происходит при сепсисе (вторичная инфекция). Первично инфекционный процесс развивается после оперативных вмешательств и травм. Заболевание протекает в форме менингита или менингоэнцефалита. При люмбальной пункции спиномозговая жидкость мутная, содержит зеленоватого цвета хлопья, с высоким содержанием клеток (плеоцитоз) и белка, нейтрофилы преобладают над лимфоцитами. Прогноз неблагоприятный.
Рис. 11. Синегнойная инфекция. Псевдомонадный фолликулит.
ССЫЛКИ ПО ТЕМЕ Статьи раздела «Синегнойная инфекция»Самое популярноеПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!
Статьи раздела «Синегнойная инфекция» Новые статьи Популярные статьи Похожие статьи О микробах и болезнях © 2020 НаверхПсевдомонии или зеленые монстры
На страницах нашего журнала мы уже не раз говорили об разных инфекциях и болезнях ногтевого аппарата. В этой статье пойдет речь о псевдомониях или синегнойной палочке, которую Вы можете встреть у абсолютно каждого клиента не зависимо от того как клиент обращался с наращенными ногтями.
В области аппарата ногтя встречается 3 вида инфекции, возбудетелями которых могут быть вирусы, бактерии и грибки.
При этом грибковая инфекция чаще всего поражает тело ногтя (за исключением дрожжевых грибков). Вирусная инфекция поражает только мягкие ткани аппарата ногтя. Бактерии являются возбудителями подавляющего большинства быстротекущих и острых воспалений мягких тканей аппарата ногтя. И только один вид инфекции способен поражать собственно ногтевую пластину и возникает он только под искусственным покрытием. Также хожу заметить, что ни химическая формула искусственного материала, ни выбранная технология моделирования, ни правильный уход, осуществляемый самостоятельно клиентом за наращенными ногтями, ни дополнительные препараты не в состоянии противостоять возникновению этой инфекции, чтобы не обещали рекламные аннотации фирм производителей.
Возбудителем инфекционного процесса под искусственным покрытием для моделирования ногтей является Pseudomonas Aeruginosa. Эта бактерия с красивым названием по латыни, по-русски называется синегнойной палочкой или псевдомонией.
Псевдомония — бактериальная инфекция, может быть локализована как между искусственным ногтем и натуральной ногтевой пластиной, так и между естественными ногтевой пластиной и ногтевым ложе. Процветают во влажных местах и питаются за счет мертвых тканей и бактерий в ногтевой пластине, а влага обеспечивает благоприятную для роста среду. В дальнейшем, под воздействием этой инфекции, ногтевая пластинка темнеет и размягчается под искусственным покрытием, а бактерии проникают в более глубокие слои. Если же бактерии попали между ногтевой пластиной и ложем ногтя, то, помимо изменения окраски, может произойти отслоение ногтевой пластины
Многие мастера привыкли считать это воспаление грибковым. Некоторые называют его обыкновенной плесенью из-за классической для этого вида инфекции сине-зеленой окраски ногтей, пораженных псевдомонией. Которая напоминает обычную хлебную плесень. Однако, плесневые грибки не являются патогенными для организма человека.
Эта ошибка в диагностике зачастую стоит клиентам больших денег затраченных на приобретение дорогостоящих антигрибковых препаратов а также ведет к прогрессированию невылеченной инфекции и распространению ее на область ногтевых валиков. Последствия такого развития инфекции могут быть опасными для всего организма.
Бактерии Pseudomonas Aeruginosa обитают в водной среде при обычных температурах, в изобилии встречаются в почве и окружающей среде. Достаточное их количество всегда присутствует во влажных помещениях (каковыми являются косметические, ногтевые и парикмахерские салоны а также больницы). Особенного внимания заслуживают больничные заведения поскольку псевдомонийная инфекция относится к типу внутрибольничных и госпитальных инфекций. До сих пор синегнойная инфекция рассматривается многими авторами как условно патогенная инфекция. Большую роль при ее развитии всегда будет играть иммунный статус организма. Несмотря на ее условную патогенность (способность вызывать воспаление), синегнойная палочка может стать причиной тяжелейших инфекций мягких тканей и внутренних органов. Особенно к группе риска относятся маленькие или ослабленные дети и пожилые люди.
Люди среднего и молодого возраста крайне редко подвергаются инфицированию синегнойной палочкой. Кислотность среды также играет важную роль для развития псевдомоний. Она прекрасно себя чувствует в нормальной и слабощелочной среде. В кислотной среде синегнойная палочка погибает практически мгновенно.
Однако опытные мастера заметят, что цвет пораженных си¬негнойной инфекцией ногтей варьирует от яркого сине-зеленого до буро-коричневого и грязно-желто-зеленого. Дело в том, что на цвет пиоцианина влияет кислот¬ность среды. В условиях нейтраль¬ной и слабощелочной среды цвет пигмента будет оставаться синим или зеленым. При усилении дейст¬вия кислот цвет пигмента может измениться даже до ярко-красного или оранжевого. Впрочем, в пос¬леднее время появились описания новых типов псевдомоний, кото¬рые вырабатывают коричневый и даже абсолютно черный пигмент.
Причины развития.
Как говорилось выше, синегнойная инфекция, не начинает развиваться без имеющейся на то причины.
Псевдомониям нужны специаль¬ные условия для развития: влаж¬ность и тепло, а также ослабленный иммунитет человека.
Самым главным условием для инфицирования поверхности ногтя синегнойной па¬лочкой является наличие отслоения искусственного покрытия от натурального ногтя. Это может быть как самостоятельное отслоение материала в следствии неправильной технологии наращивания или неправильной эксплуатации наращенных ногтей, так и недоработка отслоения при коррекции ногтей (когда мастер оставляет отслоившуюся зону и просто «заливает» новым материалом). В «кармане» между искусственным и натуральным ногтем создаются просто идеальные усло¬вия для развития бактерий, поэтому они незамедлительно заселяют по¬лость. В этой полости есть благоприятная среда для псевдомонии: высокая влажность, постоянное тепло и пи¬тательный субстрат, в роли которого выступает кератин натурального ногтя. Кератин ногтя представлен практически стопроцентным проте¬ином и является хорошей средой для развития этих бактерий.
Через несколько дней после ин¬фицирования появляется пятно сине-зеленого цвета. Наблюдаемые изменения окраски ногтя говорят о развитии инфекции т.к. продуктом жизнедеятельности Pseudomonas Aeruginosa является пигмент, который окрашивает среду их обитания ногтевую пластину в сине-зеленый цвет.
Пятно может быть меньше площади отслоения или равным всей полости. За достаточно короткое время пятно становится интенсивно окрашен¬ным и начинает увеличиваться в размерах. Известны случаи, когда инфекция поражала всю поверх¬ность ногтевого ложа и даже рас¬пространялась под неотделившимся искусственным материалом. Весь этот процесс за¬нимает неделю-две и не сопровож¬дается никакими другими симпто¬мами. На первоначальном этапе ин¬фекцию можно вылечить в салон¬ных условиях, не прибегая к интен¬сивной врачебной помощи. Самое опасное наступает на следующей стадии развития инфекции, когда помимо неэстетичного зеленого пятна на ногте уже появляются та¬кие симптомы, как жжение, боль и даже нагноение.
На практике такие запущенные случаи встречаются, ис¬ключительно редко, поскольку при появлении зеленого оттенка ногтевой пластины, клиенты тотчас обращаются к мас¬теру. Если мастер профессиональ¬но обработает место инфекции, то исход, скорее всего, будет благо¬приятным.
Если же ноготь стал болезнен¬ным, появилось покраснение и тем более гной-необходимо обращаться за экстренной врачебной помо¬щью, поскольку псевдомонийная инфекция, перешедшая на мягкие ткани пальца, может стать восходя¬щей и приобрести скоротечный ост¬рый характер.
Другой путь появления инфекции на ногтях возможен и даже весьма вероятен в том случае, когда мастер
пренебрегает правильной технологией наращивания и коррекции ногтей то есть применением профессиональных антисептиков и препаратов, несоблюдения определенной последовательности подготовки натурального ногтя к наращиванию.
В таком случае оказавшиеся на поверхности ногтей псевдомонии, «запечатываются» под слоем акрила или геля. Бактерии за счет вы¬пота ногтя все равно получают дос¬таточно необходимой для них воды и начинают стремительно размно¬жаться под искусственным покрыти¬ем. Нужно сказать, что в этом случае развитие инфекции пойдет самым неблагоприятным для клиента пу¬тем. Инфекция будет скорей всего распространяться не по поверхно¬сти ногтя, а на всю его толщину. Практически за несколько дней ин¬фекция способна достигнуть живых структур и проникнуть под натуральный ноготь. Результатом станет онихолизис (отслоение натурального ногтя от ногтевого ложа). Если инфекция не достигнет живых тканей, то развиваясь на поверхности синегнойная палочка, вызовет отслоение искусственного материала и появление кармана (благоприятной среды обитания), о котором говорилось выше.
Что предпринять.
Итак, рассмотрим действия мастера. Независимо от степени распространения инфекции, первое, что должен сделать мастер-удалить искусственный материал. Это необходимо сделать для правильной диагностики, чтобы не перепутать синегнойную инфекцию с грибковым поражением или банальной гематомой.
Пример 1.
Инфекция находится на поверхности ногтевой пластины или в верхних его слоях. На первой стадии развития, когда инфекция находится на поверхности ногтя, лечение не представляет никакой сложности.
1. Вымыть руки клиента и мастера, обработать антисептиком.
2. Как говорилось выше, снять искусственное покрытие.
3. На поверхность стола постелить одноразовую салфетку или полотенце. Взять старую пилку для натуральных ногтей или пилку, которой Вы работаете, но имейте ввиду, что ее нужно будет выкинуть после обработки позеленевшего участка.
4. Постарайтесь опилить позеленевший участок. Если пятно распространилось на значительную толщину ногтя и можно травмировать ногтевую пластину, то не старайтесь удалить его полностью. Иногда после обработки ногтевой пластины может остаться светло-сине-зеленая тень-это следствие проникновения пигмента в глубокие слои ногтя. Но для клиента опасности эти остатки не представляют.
5. Выбросите одноразовое полотенце, пилку, а свои руки и руки клиента обработайте антисептиком. Поверхность стола продезинфицируйте.
6. Сделайте аппликацию с антисептиком на пораженный ноготь. В случае обширного поражения ногтей, можно сделать ванночку с уксусом на 10-15 минут. Также некоторые фирмы-производители выпускают специаль¬ные препараты для обработки ног¬тей, пораженных псевдомониями.
Принято считать, что после такой об¬работки псевдомонийная инфекция полностью отсутствует на поражен¬ном участке, даже если остались ви¬димые остатки пятна.
7. После проведенных манипуляций можно выкладывать новое искусственное по¬крытие. Остатки пятна будут посте¬пенно отрастать вместе с ногтем.
Пример 2.
Инфекция проникла на всю толщи¬ну ногтя. Наблюдается онихолизис и воспаление валиков. То есть выявляются вторичные признаки синегнойной инфекции.
1. После удаления искусственного материала, обработать пятно также, как в первом случае.
2. Убедить клиента отправиться к врачу. Помните, что в запущенных случаях любой инфекции мастер ногтевого сервиса не может помочь клиенту. И что не менее важно, мастер должен избегать соблазна давать различные рекомендации по лечению, а тем более — назначать конкретные лекарственные препара¬ты, особенно антигрибковые лаки и другие специальные средства, не предназначенные для борьбы с синегнойной инфекцией.
3. В любом случае, после ухода клиента нужно провести тотальную дезин¬фекцию рабочего места и всех инст¬рументов. Выкинуть пилки и одноразовые предметы, которые Вы применяли. Это необхо¬димо как с точки зрения профилакти¬ки заражения, так и поскольку обнаружение синегнойной палочки в салоне может быть основанием для СЭС закрыть его.
В заключение статьи хочется напомнить ма¬стерам о важности правильного информирования клиентов о сроках выполнения коррекции искусственных ногтей. Что касается мастера, Вы всегда должны соблюдать правила обеззараживания инструментов, кожных покровов и поверхностей, а также правила подготовки натуральных ногтей к наращиванию и технологию коррекции.
Использованная литература:
Красильников А.П., Романовская Т.Р. Микробиологический словарь – справочник. Минск: Асар, 1999.
Медицинская микробиология. / Под ред. В.И. Покровского, О.К. Поздеева. – М.: ГОЭТАР МЕДИЦИНА, 1998.
Митрохин С.Д. Значение синегнойной палочки в инфекционной патологии человека. // Инфекция и антимикробная терапия. – 2004. – №3. – Том 6.
Активная пора снятия цветных покрытий.
Сегодня мы поговорим о синегнойной палочке.
Зачастую пациент решает закрыть проблему стойким, темным покрытием гель-лака.
На фото мы видим как мы, с помощью правильно подобранной терапии, решили проблему синегнойной палочки.
Давайте по порядку.
Почему как и туда она попадает?
Сначала возникает онихолизис (отслойка ногтевой пластины от ногтевого ложа).
Туда попадает инфекция.
Влага,сырость,отсутствие света- благоприятные факторы для инфекции.
Всего за несколько часов она достигнет тканей и еще через сутки распространиться на большую площадь ногтевого ложа.
Пятно пигмента может быть меньше площади отслоения или равным всей его площади.
В условиях слабощелочной среды цвет может быть:
— синим;
— сине-зелёным;
— зелёным (пиоцинин)
При усилении действия кислот:
— красный;
— янтарный;
— черно-коричневый.
Запах: карамели, жасмина или винограда.
Чаще всего в данных случаях присоединяется грибковая инфекция.
Данное лечение заняло 5 месяцев.
Что было проделано:
✔Аппаратная обработка ногтевой пластины.
✔Регулярные визиты для обработки.
✔Сдача анализа на наличие грибковой инфекции.
✔Подбор лечения и ухода в домашних условиях.
✔Регулярная лазерная обработка очага инфекции при помощи лазера.
✔Комплексное назначение лечения при грибковой инфекции.
Благодарим нашу пациентку,за выполнение и соблюдение режима лечения и помощь в лечении и достижении положительного результата.
Данный пример показывает,что из всех случаев ,кто обратился к нам с данной проблемой 100% выздоровление и возрат здорового ногтя.
Обращайтесь к нам,мы поможем решить данную или похожую проблему.
Телефон: +7-916-339-13-59
Онлайн-запись: medfoot.ru/appointment
⠀
#формтотикс #стельки #подолог #подиатр #протезирование #ноготь #педикюр #лечение #подологмосква #medfoot #врачподолог #клиника #podiatrist #podiatrist #врач #подолог #podiatry #ортопедия #смоленская #грибок #педикюрмосква #грибоклечение
Синегнойная палочка (Pseudomonas aeruginosa) вызывает разнообразные гнойно-воспалительные процессы вплоть до генерализованных форм. Основная часть синегнойной инфекции имеет внутрибольничное происхождение. Она выделяется у каждого третьего госпитализированного пациента. Особые свойства бактерии и особенности ее взаимодействия с организмом человека создают объективные трудности в борьбе с инфекцией. Ситуацию осложняет растущая угроза развития антибиотикорезистентности.
Синегнойные палочки обладают большой адаптиционной способностью. Они способны размножаться в условиях полного отсутствия органических веществ, развиваются даже в дистиллированной воде, не теряют жизнеспособность в целом ряде дезинфицирующих растворов. Бактерии часто инфицируют послеожоговые раневые поверхности, рваные раны, порезы и др. Никогда не поражают здоровые ткани. Инфекция может развиться в мочевыводящих путях при введениях катетеров. Поражение глаз возникает при травмах и оперативных вмешательствах. Часто синегнойная инфекция регистрируется при воспалении среднего уха. Она поражает легкие и сердечные клапаны, мозговые оболочки и суставы, желудочно-кишечный тракт и ногти. При проникновении бактерий в кровяное русло развивается бактериальный сепсис.
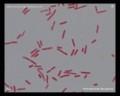
Рис. 1. Синегнойные палочки. Фото с электронного микроскопа. Компьютерная окраска.
Как передается синегнойная палочка. Эпидемиология заболевания
К роду Pseudomonas относится около 140 подвидов бактерий. Микроорганизмы вызывают развитие опасной для жизни и трудноизлечимой псевдомонадной инфекции. Для своей жизнедеятельности бактерии используют почти все природные органические соединения.
Болезнь фиксируется круглогодично. Чаще болеют маленькие дети и лица пожилого возраста, регистрируется высокий уровень распространения инфекции в стационарах лечебных учреждений, в том числе отделениях для новорожденных.
Распространенность
Синегнойные палочки широко распространены в природе. Они обитают в почве, растениях и воде, в организмах животных, насекомых, человека и птиц.
Жидкая среда
Бактерии предпочитают места с повышенной влажностью — кондиционеры, раковины, респираторы, увлажнители, влагосборники. Они обнаруживаются в 90% пробах сточных вод, колонизируют поверхность кафельной отделки бассейнов, забиваются в швы, образуя защитную биопленку, на которую плохо воздействуют дезинфицирующие растворы. В воде при температуре 37 °С бактерии сохраняют жизнеспособность в течение года, выживают в растворах антисептиков, применяемых в медицинских учреждениях, в жидкости, предназначенной для хранения контактных линз.
Медицинские учреждения
Синегнойные палочки широко распространены в стационарных медицинских учреждениях. Они являются главными возбудителями внутрибольничной инфекции. Инфицированным становятся до 30% стационарных больных. Инфекция передается с пищей и водой, через раковины, санузлы, ручки кранов, руки медицинского персонала, общие полотенца, постельное белье, лекарственные растворы и мази, а также через медицинскую аппаратуру и инструменты.
Человек
Синегнойная палочка является условно-патогенным микроорганизмом. Она входит в состав нормальной микрофлоры человека. Ее можно обнаружить на кожных покровах ушных раковин (2%), подмышечных впадин и в паху, на слизистых оболочках носа (3%), глотки (7%) и желудочно-кишечного тракта (до 24%). Сдерживает развитие инфекции крепкая иммунная система.
Рис. 2. Синегнойная инфекция. Поражение ногтя (фото слева), наружного и среднего уха.
Источник, механизм и факторы передачи инфекции
Резервуаром и источником синегнойной инфекции является человек (больной или носитель) и животные. Не исключается, что источником Pseudomonas aeruginosa может быть окружающая среда.
Механизм передачи инфекции контактный, воздушно-капельный и пищевой. Наиболее опасными являются лица с поврежденными кожными покровами (открытые гнойные раны разного происхождения) и больные пневмонией.
К факторам передачи синегнойной инфекции в домашних условиях относятся инфицированные предметы обихода, крема, растворы, полотенца для лица и гениталий, помазки для бритья и др.
К факторам передачи синегнойной инфекции в медицинских учреждениях относятся инструменты, медицинская аппаратура, приборы, дезинфицирующие растворы, лечебные мази, глазные капли, предметы ухода за больными, руки медицинского и обслуживающего персонала.
Рис. 3. Поражение роговой оболочки глаза при синегнойной инфекции. Язва роговицы.
Группы риска
В группу риска по псевдомонадной инфекции входят лица с ослабленным иммунитетом — больные хроническими инфекционными заболеваниями, муковисцидозом, новорожденные, маленькие дети и люди престарелого возраста,
Высок риск развития синегнойной инфекции у больных с открытыми гнойными ранами (ожоги, порезы, рваные раны).
В группу риска входят больные с постоянными катетерами, находящиеся на ИВЛ и пр.
Рис. 4. Синегнойный панофтальмит.
к содержанию ↑Микробиология синегнойной палочки
Синегнойная палочка относится к семейству Pseudomonadaceae, роду Pseudomonas, к которому относятся многочисленные виды (более 20) возбудителей, три из которых патогенны для человека:
- Вид Pseudomonas aeruginosa вызывают разнообразные гнойно-воспалительные процессы.
- Вид Pseudomonas mallei — возбудители сапа.
- Вид Pseudomonas pseudomallei вызывают мелиоидоз.
Бактерии этого рода — грамотрицательные палочки, строгие аэробы, спор не образуют, не требовательны к питательным средам.
Pseudomonas aeruginosa открыта в 1862 году А. Люкке. Исследователь отметил характерное окрашивание перевязочного материала в сине-зеленый цвет. В 1872 году П. Жессар выделил чистую культуру возбудителя и изучил его свойства. В 1897 году была зарегистрирована первая вспышка внутрибольничной (госпитальной) инфекции, причиной которой оказались синегнойные палочки. В 1899 году С. Н. Серковский указал на возникновение бактериального заболевания у истощенных больных и детей — лиц с ослабленным иммунитетом. Сегодня синегнойная палочка является одним из основных возбудителей локальных и системных гнойно-воспалительных процессов, особенно в условиях стационаров.
Рис. 5. Pseudomonas aeruginosa (синегнойная палочка).
Строение синегнойной палочки
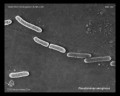
Бактерии палочковидные, прямые или слегка изогнуты, концы закруглены, имеют 1 или 2 полярных жгутика и пили (микроворсинки), 1 — 5 мкм в длину и 0,5 — 1,0 мкм в ширину, в нативных препаратах подвижны, спор не образуют, оболочка капсулоподобная.
Рис. 6. Грамотрицательные бактерии Pseudomonas aeruginosa в мазках чистых культур под микроскопом располагаются поодиночке, попарно или в виде коротких цепочек. Располагаясь в цитоплазме фагоцитов могут деформироваться.
Биологические свойства возбудителя
Образование слизи
Бактерии синтезируют внеклеточное крахмалоподобное вещество — слизь. Более вирулентные штаммы синтезируют повышенное ее количество. Слизь покрывает микробные клетки тонким слоем. Она придает колониям и бульонным культурам вязкость. На жидких средах слизь образует серовато-серебристую пленку. При старении культуры жидкая среда мутнеет, муть постепенно опускается сверху вниз, далее на дно выпадает слизистый осадок. Бактериальная слизь расценивается как фактор патогенности.
Запах
Синегнойные палочки синтезируют химическое вещество триметиламин, придающее культурам бактерий запах карамели, жасмина или винограда.
Образование пигмента
Синегнойные палочки синтезируют пигменты сине-зеленого, красного, черно-коричневого и желтого цветов.
- Большинство штаммов продуцируют водорастворимый феназидовый пигмент пиоцианин, окрашивающий отделяемое из ран, перевязочный материал и питательную среду в сине-зеленый цвет. Большое количество пигмента продуцируют более вирулентные штаммы. Пигментообразование является важным диагностическим признаком. Оно регистрируется у 70 — 80% клинических изолятов. Пиоцианин растворяется в хлороформе.
Рис. 7. Окрашивание питательной среды ферментом пиоцианин в сине-зеленый цвет.
- Многие штаммы продуцируют пигмент пиовердин (флюоресцеин) — пигмент желто-зеленого цвета, который флюоросцирует в лучах УФО с длиной волны 254 нм.
Рис. 8. Пигмент желто-зеленого цвета пиовердин (фото слева), флюоросцирует в лучах УФО (фото справа).
- В кислой среде бактерии продуцируют пигмент пиорубин, который окрашивает питательную среду в красный или бурый цвета.
Рис. 9. Пигмент пиорубин окрашивает питательную среду в красный или бурый цвет.
- Некоторые штаммы бактерий продуцируют пиомеланин (меланиновый пигмент), который окрашивает питательную среду в черный, коричнево-красный или коричнево-черный цвета.
Рис. 10. Пигмент пиомеланин окрашивает питательную среду в черный, коричнево-красный или коричнево-черный цвета.
- Пигмент L-оксифеназин дает желтую окраску.
Рис. 11. Пигмент L-оксифеназин окрашивает питательную среду в желтый цвет.
Химические свойства бактерий
Синегнойная палочка проявляет устойчивость к целому ряду химических соединений и внешних воздействий:
- Утилизирует фенолы, нитрофурановые соединения (растет в фурацилине), карболовую кислоту.
- Хлорная известь и хлорамин на нее не действуют.
- УФО на бактерии проявляет губительное действие только при воздействии в течение 3-х часов и более.
Синегнойные палочки обладают высокой протеолитической активностью.
- Благодаря наличию каталазы бактерии способствуют разложению пероксида водорода на молекулярный кислород и спирты,
- Синтезируют цитохромоксидазу, играющую большую роль в процессах синтеза АТФ, регулирует активность всей дыхательной цепи, играет ключевую роль в производстве энергии клеткой. Оксидазный тест является ведущим при идентификации условно-патогенных и патогенных бактерий.
- Бактерии свертывают сыворотку крови, гидролизуют казеин.
- Расщепляют белки и некоторые аминокислоты (валин и аланин), противостоят разрушению эластазами.
- Утилизируют гемоглобин (на питательных средах образуют зону гемолиза).
- Обладают низкой сахаролитической активностью (окисляют только глюкозу), что используется с целью идентификации бактерий. Утилизация глюкозы и L-аланина происходит с накоплением кислых продуктов. При этом тест-полоска не меняет окраску из-за нейтральной рН среды (диагностический тест).
Ввиду того, что протеолитическая активность Pseudomonas aeruginosa превалирует над сахаролитической, питательную среду для бактерий готовят с высокой концентрацией углеводов (до 2%) и низким содержанием пептона (не более 0,1%).
- Продуцируют аргининдигидролазу и нитратредуктазу. Не производят лизиндекарбоксилазу.
- Синтезируют триметиламин. Химическое вещество придает культурам Pseudomonas aeruginosa запах жасмина, карамели или винограда.
- Синтезируют ацетат, сукцинат и пируват.
- Не образуют индол.
- Слабо продуцируют сероводород.
Отличительной способностью синегнойной палочки является ограниченная потребность в питательных веществах. Она сохраняет жизнеспособность в условиях почти полного отсутствия источников питания.
Физические свойства бактерий
Резистентность Pseudomonas aeruginosa
- Длительное пребывание в окружающей среде и способность противостоять защитному повышению температуры тела больного объясняется способностью микроорганизма сохранять жизнеспособность при температуре среды обитания от 4 до 420С. Оптимальной считается температура от 200С до 420С.
- Синегнойная палочка погибает при кипячении. При температуре 600С погибает в течение 15 минут.
- Эковары Pseudomonas aeruginosa, широко распространенные в хирургических отделениях, приобретают высокую устойчивость к антибактериальным препаратам и таким антисептикам, как фурацилин и риванол.
- Бактерии устойчивы к УФО, 2 недели сохраняются в пыли, 8 недель в кусочках ожоговых корочек.
Чувствительность Pseudomonas aeruginosa
- Бактерии чувствительны к воздействии щавелевой, 10% борной и муравьиной кислотам, перманганату калия, 5% раствору хлорамина, 2% раствору карболовой кислоты (фенола). Для дезинфекции оборудования в медицинских учреждениях применяют 6% раствор перекиси водорода и моющее средство. Для остановки носовых кровотечений и обработки ран применяют 3% раствор перекиси водорода.
- Синегнойные палочки чувствительны к бактериофагам.
Рис. 12. Обильный рост синегнойных палочек выявление при температуре +20 град C — +40 град C. (см. пробирки с образованием пигмента сине-зеленого цвета).
к содержанию ↑Культуральные свойства бактерий
Синегнойные бактерии являются строгими аэробами (живут и развиваются только при наличия атмосферного кислорода). К питательным средам нетребовательны. Сохраняют жизнеспособность при полном отсутствии источников питания. Отмечается хороший рост микроорганизмов на нейтральных средах. В факторах роста не нуждаются. Оптимальной для роста является температура 370С, но растут и при температуре 420С. Время культивирования составляет 24 часа. При росте на кровяном агаре вокруг колоний образуется зона просветления (гемолиза).
Рис. 13. На 5% кровяном агаре вокруг колоний синегнойной палочки видна зона просветления – гемолиз.
Рост бактерий на жидких средах
При росте на жидких питательных средах на поверхности образуется серовато-серебристая пленка. По мере старения культур образуется муть, которая со временем опускается сверху вниз.
Рис. 14. В пробирке слева отчетливо виден сине-зеленый пигмент пиоцианин и серовато-серебристая пленка. В пробирке справа отмечается флюоресценция пигмента, а также отчетливо видна муть, опускающаяся сверху вниз.
Рост бактерий на плотных средах
Форма колоний
Синегнойные палочки при росте на плотных средах формируют небольшие колонии 2 — 5 мм в диаметре разных типов: S-тип (выпуклые колонии), R-тип (плоские колонии неправильной формы, складчатой поверхностью и волнистыми краями, напоминающие цветок маргаритка). Колонии гладкие, полупрозрачные, окрашиваются в разные цвета (чаще в сине-зеленый), имеют специфический запах карамели, жасмина или винограда.
Рис. 15. Колонии синегнойных палочек формы «маргаритки».
Рис. 16. Колонии Pseudomonas aeruginosa гладкие, полупрозрачные, сочные, слизистые.
Феномен радужного лизиса
Феномен радужного лизиса характерен для многих штаммов Pseudomonas aeruginosa. Он заключается в том, что на поверхности колоний бактерий появляется переливающаяся всеми цветами радуги в отраженном свете пленка. Данный феномен обусловлен спонтанным воздействием бактериофагов и характерен только для синегнойных палочек.
Рис. 17. Чистая культура синегнойных палочек на скошенных средах.
Окрашивание колоний и запах
Окрашивание колоний и появление специфического запаха происходит уже к концу первых суток роста.
Питательные среды
Селективной средой является питательный агар, содержащий цетилперидиниум-хлорид (ЦПХ-агар).
На мясопептонном агаре образуются крупные (3 — 5 мм в диаметре), округлой формы или плоские, слизистые колонии, часто с феноменом радужного лизиса, крепко спаянные с питательной средой.
На кровяном агаре вокруг колоний образуется зона просветления (гемолиза).
На среде Плоскирева (агар Плоскирева) через 24 часа вырастают колонии интенсивного желтого цвета, через 48 часов колонии приобретают коричневую окраску, они вязкие, трудно снимаются петлей.
Рис. 18. На фото селективная среда для культивирования бактерий — питательный агар, содержащий цетилперидиниум-хлорид (ЦПХ-агар).
к содержанию ↑Факторы патогенности Pseudomonas aeruginosa
Синегнойная палочка выделяет эндотоксины, оказывающие патогенное действие на организм больного, а также эндотоксины, выделяющиеся при гибели и распаде микроорганизмов. Вирулентность бактерий обеспечивается белками наружной мембраны клеточной стенки и пилями. К факторам инвазии относятся протеазы и нейрамидаза.
Экзотоксины бактерий
Экзотоксины это продукты жизнедеятельности микроорганизма, имеющие широкий биологический спектр активности. Основное значение у синегнойной палочки имеют следующие из них:
Экзотоксин А
Экзотоксин А представляет собой белок. Его молекулярная масса 66 — 72 тыс. Д.
Является самым токсичным из всех продуктов жизнедеятельности синегнойная палочки. Его выделяют 80 — 90% штаммов Pseudomonas aeruginosa. Токсин А угнетает иммуногенез, обладает инвазивными свойствами, под его воздействием развивается паралич внутриклеточного синтеза белков. Его действие проявляется общетоксическим эффектом. У больных развиваются некрозы, отеки, метаболический ацидоз, что осложняется развитием дыхательной недостаточности и коллапсом.
Токсин термолабилен (утрачивает свои свойства при повышенной температуре), расщепляется под воздействием собственных ферментов, панкреатической эластазы и проназы (протеолитический фермент бактерий стрептомицетов). На экзотоксин А в организме инфицированного человека вырабатываются антитела.
Экзотоксин S
Экзотоксин S выделяют до 90% штаммов возбудителей. В организме человека вызывает глубокие повреждения легочной ткани. Термостабилен (под воздействием повышенной температуры не разрушается). Антителами к экзотоксину А не нейтрализуется (высокоспецифичен).
Цитотоксин
Цитотоксин (кислый белок) формирует глубокие структурные и функциональные изменения в полиморфно-ядерных нейтрофилах, что приводит к их гибели и развитию нейтропении.
Гемолизины
Синегнойная палочка в результате своей жизнедеятельности образует термостабильный (фосфолипаза) и термолабильный (фосфолипаза С) гемолизины. Обе субстанции (мембранотоксины) вызывают солюбилизацию (коллоидное растворение) и гидролиз фосфолипидов с образованием фосфорилхолинов. Под воздействием гемолизинов разрушаются эритроциты, происходят некротические повреждения легочной и печеночной тканей.
Протеолитические ферменты
В результате своей жизнедеятельности Pseudomonas aeruginosa выделяет целый ряд протеолитических ферментов — активных соединений, расщепляющих белки. 75% всей протеолитической активности обусловливается ферментом протеазой II (эластаза). Фермент расщепляет казеин, эластин, фибрин, гемоглобин, иммуноглобулины, комплемент и другие белки. Протеаза III (щелочная протеаза) гидролизирует многие белки (в том числе 7-ИФН). Фермент коллагеназа расщепляет коллаген соединительных тканей. Она считается основным фактором вирулентности при синегнойном поражении наружной оболочки глаза (роговицы). Протеолитические ферменты расплавляют пораженные ткани, отвечают за общую и местную реакции при заболевании, способствуют глубокому проникновению бактерий, их питанию, обладают выраженной (от 5 g и выше) антилизоцимной активностью.
Эндотоксины бактерий
Эндотоксины высвобождаются при распаде бактериальной клетки. Среди эндотоксинов Pseudomonas aeruginosa выделяют:
Энтеротоксический фактор
Данный эндотоксин имеет белковую природу, термолабилен, чувствителен к действию трипсина. Взрослые здоровые люди к эндотоксину нечувствительны. У новорожденных вызывает энтерит с образованием гнойных налетов и даже язв. Регистрируются случаи развития перитонита.
Фактор проницаемости
Данный эндотоксин термолабилен, чувствителен к действию трипсина. Отвечает за адгезию бактерий на клетках тканей организма больного с последующим их повреждением. Фактор проницаемости вырабатывается синегнойными палочками с высокой степенью вирулентности.
Нейрамидаза
Нейрамидаза нарушает процессы обмена веществ в организме больного, содержащих нейраминовые кислоты. Это касается в первую очередь соединительнотканных элементов. Фермент усиливает в 2 — 3 раза действие других токсинов, вырабатываемых бактериями.
Лейкоцидин
Данный фермент выделяется при саморастворении бактерий (аутолизе) под воздействием собственных ферментов. Лизирует лейкоциты.
Другие токсичные субстанции
Адгезия
Прикрепление к клеткам пораженных тканей бактериями реализуется через рецепторы, включающие N-ацетилнейраминовые кислоты. Способствует прикреплению фимбрии (пили или микроворсинки). Синегнойные палочки обладают способностью прикрепляться к поверхности катетеров и эндотрахеальных трубок, длительно на них сохраняються и периодически проявлять свою инфекционную способность. Со временем колонии бактерий объединяются в одну сплошную биопленку, сверху покрытую полимером полисахаридной природы — гликокаликсом. Адгезия возрастает при нарушениях мукоцилиарного транспорта у больного, что часто регистрируется при целом ряде патологий.
От фагоцитоза и дезинфектантов бактериальные клетки защищает слизь капсулоподобной оболочки и секретируемые цитотоксины.
Рис. 19. Пили и жгутики — факторы патогенности бактерий.
Кооперативная чувствительность
Pseudomonas aeruginosa присущ «Quorum sensing» — синдром кооперативной чувствительности. При измени численности бактерий происходит модификация их основных физиологических функций — синтез экзотоксинов и образование биопленки. То есть синегнойные палочки способны принимать общие решения с целью приспособления к факторам внешней среды. Сообщества бактерий, таким образом, вырабатывают устойчивость к высоким дозам антибиотиком. Биопленка, покрывающая колонии микроорганизмов, затрудняет проникновение противомикробных средств в зоны поражения, что в значительной мере затрудняет лечение инфекционного заболевания.
Несмотря на то, что Pseudomonas aeruginosa обладает значительным числом факторов вирулентности, инфекция редко наблюдается у лиц с крепкой иммунной системой и неповрежденными анатомическими барьерами.
Рис. 20. Биопленка, покрывающая бактерии — один из факторов патогенности микроорганизмов.
к содержанию ↑Антигены бактерий
Различают соматический (О-Аг) и жгутиковый (Н-Аг) антигены.
- Роль О-антигенов выполняет клеточная стенка бактерий. Антиген представляет собой эндотоксин липополисахарид. Типо- и группоспецифичен. Серологическое типирование проводят именно по этому антигену. Бактерии по О-антигенам разделены на серовары. Доказано наличие около 20 серогрупп.
- Жгутиковый антиген. Является протективным антигеном. Используется для приготовлении вакцин.
- Антигены пилей.
Рис. 21. Рана, инфицированная синегнойной палочкой, до и после лечения.
к содержанию ↑Иммунитет
В процессе заболевания в сыворотке крови больных образуются типоспецифические антибактериальные и антитоксические антитела, роль которых в защите от повторных заболеваний мало изучена.
ССЫЛКИ ПО ТЕМЕ Статьи раздела «Синегнойная инфекция»Самое популярноеПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!
Статьи раздела «Синегнойная инфекция» Новые статьи Популярные статьи Похожие статьи О микробах и болезнях © 2020 НаверхСвоевременная диагностика синегнойной инфекции основана на идентификации микроорганизма и определение чувствительности к антибиотикам. Адекватное лечение представляет больному шанс на полное выздоровление и предотвращает прогрессирование заболевания.
Учитывая то, что специфическая профилактика синегнойной инфекции широкого распространения не получила, дезинфекция, стерилизация и соблюдение правил личной гигиены являются самыми эффективными способами, предупреждающими распространение инфекции.
Микробиологическая диагностика синегнойной палочки
Диагностика синегнойной палочки проводится поэтапно. В ряде случаев при поражении кожных покровов и ногтей можно установить предварительный диагноз по внешним признакам. Окончательный диагноз устанавливается только после лабораторного исследования, включающего в себя выделение возбудителя (обязательно до начала лечения), его идентификация (обнаружение пигмента, определение биохимических и серологических свойств) и определение чувствительности к антибактериальным препаратам. Общеклинические и инструментальные методы диагностики являются дополнительными.
Рис. 1. Синегнойная инфекция. Язва роговицы.
Предварительная диагностика синегнойной инфекции
Предварительный диагноз инфицирования синегнойной палочкой можно поставить на основании специфического окрашивания ран, перевязочного материала и пораженных ногтей в сине-зеленый цвет. Характерным при поражении является развитие на кожных покровах гангренозной эктимы (см. фото). Заболевание развивается при септицемии у лиц с иммунодефицитом.
Рис. 2. Гангренозная эктима, связанная с бактериемией Pseudomonas aeruginosa.2
Чрезвычайно болезненная язва, с некрозом в центре, окруженная ярко-красным ободком (фото слева). Спустя 2 недели язва увеличилась в размерах, имеет фестончатые края (фото справа).
Рис. 3. Окрашивание повязки на ране (фото слева) и ногтей (фото справа) в сине-зеленый цвет ферментом пиоцианином, который синтезируется синегнойной палочкой.
Материал для лабораторного исследования
Материал, взятый непосредственно из очага поражения, является основным при исследовании больных с подозрением на псевдомонадную инфекцию. Во всех других случаях материалом могут быть испражнения, моча, мокрота, гнойное отделяемое, слизь, экссудат, ликвор, трахеобронхиальные смывы, отделяемое из влагалища или канала шейки матки, желчь и кровь. Материалом для исследования могут стать лекарственные препараты, изготовленные в больницах, смывы с предметов ухода за больными, медицинской аппаратуры и санитарно-гигиенического оборудования.
Бактериологический метод исследования
Бактериологический метод исследования является единственным и самым эффективным при диагностике синегнойной инфекции. Его необходимо использовать еще до начала лечения.
К питательным средам синегнойные палочки нетребовательны. Растут на простых питательных средах. Колонии гладкие, полупрозрачные, окрашиваются в разные цвета (чаще в сине-зеленый), имеют специфический запах карамели, жасмина или винограда.
Рис. 4. Колонии синегнойной палочки: полукруглые (фото слева) и в форме маргаритки (фото справа).
Рис. 5. На фото синегнойные палочки под микроскопом. Окраска по Граму.
При идентификации выделенных культур учитывают следующие свойства возбудителей:
- Рост колоний при температуре 42°С.
- Пигментообразование.
- Образование слизи.
- Симптом радужного лизиса.
- Образование зоны гемолиза.
- (+) результат оксидазного теста.
- Пигментообразование. На плотных средах уже через 24 часа отмечается рост колоний возбудителей. Они слизистые, полупрозрачные, с перламутровым оттенком. От 70 до 80% клинических изолятов синтезируют пигмент пиоцианин, окрашивающий питательную среду в сине-зеленый цвет, что является важным диагностическим признаком. Ряд штаммов продуцируют пигмент пиовердин (флюоресцеин) — пигмент желто-зеленого цвета, пиорубин окрашивает питательную среду в красный или бурый цвета, пиомеланин (меланиновый пигмент) окрашивает питательную среду в черный, коричнево-красный или коричнево-черный цвета, L-оксифеназин дает желтую окраску.
- Температура роста. Рост синегнойной палочки в аэробных условиях происходит даже при температуре 42°С, что используется как дифференциально-диагностический признак.
- Феномен радужного лизиса. При росте возбудителей на плотных средах регистрируется феномен радужного лизиса, который происходит под влиянием спонтанного бактериофага, что является таксономическим признаком.
- Гемолиз. При росте на 5% кровяном агаре вокруг колоний образуется зона просветления (гемолиза), что связано с разрушением эритроцитов.
- Образование слизи. При росте на жидких питательных средах на поверхности образуется серовато-серебристая пленка. По мере старения культур образуется муть, которая со временем опускается сверху вниз.
- Оксидазный тест. Синегнойные палочки синтезируют цитохромоксидазу. Оксидазный тест является ведущим при идентификации возбудителей. При положительном результате тест-полоска окрашивается в сине-фиолетовый цвет.
Рис. 6. Посев на синегнойную палочку. Окрашивание питательной среды ферментом пиоцианином в сине-зеленый цвет.
Рис. 7. Синегнойные бактерии синтезируют слизь (внеклеточное крахмалоподобное вещество).
Рис. 8. Зона просветления вокруг колоний возбудителей.
Рис. 9. Положительный и отрицательный оксидазный тест.
Определение чувствительности Pseudomonas aeruginosa
Антибиотикотерапия синегнойной инфекции проводится только с учетом чувствительности возбудителей к антибактериальным препаратам.
Рис. 10. Определение чувствительности выделенного возбудителя к антибиотикам. Методика стандартных дисков. Чем больше зона просветления, тем чувствительнее бактерии к антибиотикам.
Серологическая идентификация и определение сероваров
Серологическая идентификация и определение сероваров возбудителей проводится при наличии соответствующих типов сывороток путем постановки реакции агглютинации с определением антигенов: моноспецифических Н-антигенов и групоспецифичного О-антигена. Данные виды исследований на сегодняшний день требуют дальнейшего совершенствования.
к содержанию ↑Лечение
Лечение синегнойной инфекции включает в себя этиотропную терапию, применение патогенетических и симптоматических средств. Этиотропная терапия направлена на борьбу с инфекцией и включает в себя применение следующих групп лечебных средств:
- Антибиотики (с учетом чувствительности возбудителей).
- Плазма из крови больных, иммунизированной поливалентной корпускулярной синегнойной вакциной (иммунная гомологичная плазма, иммуноглобулин).
- Гетерологичный антисинегнойный иммуноглобулин для местного лечения.
- Синегнойный бактериофаг для лечения ожогов и гнойных инфекций кожи.
Рис. 11. На фото синегнойная инфекция мягких тканей стопы до и после лечения.
Антибиотики от синегнойной палочки
Из-за множественной резистентности (устойчивости) синегнойная инфекция тяжело поддается лечению. Причиной этого является передавая по наследству плазмидами (молекулы ДНК) резистентности к целому ряду антибактериальных препаратов (до 20). Механизмы устойчивости:
- Блокада транспортировки препарата внутрь клетки (внутриклеточной мишени).
- Инактивация препарата (антибиотика) ферментами бактериальной клетки — бета-лактамазами, апетилтрансферазами и нуклеотидазами.
- Активное выведение препаратов из клетки возбудителя.
Наиболее активные антибиотики против синегнойной палочки:
- β-лактамные антибиотики (пенициллины, карбапенемы, цефалоспорины и монобактамы). В порядке убывания:
Карбапенемные антибиотики (Имипенем и Меропенем) обладают наибольшей природной активностью в отношении Pseudomonas aeruginosa.
Цефалоспорины IV поколения (Цефепим) и III поколения (Цефтазидим, Цефоперазон).
Монобактамы (Азтреонам)
Пенициллины антипсевдомонадные: уредопенициллины (Пиперациллин, Пиперациллин/Тазобактам) и карбоксипенициллины (Карбенициллин, Тикарциллин, Тикарциллин/Клавуланат).
- Аминогликозиды (Амикацин).
- Фторхинолоны (Ципрофлоксацин, Левофлоксацин). Чувствительность к ним быстро сменяется на устойчивость.
При лечении синегнойной инфекции β-лактамные антибиотики часто применяются в сочетании с Амикацином или Ципрофлоксацином. Наибольшую чувствительность Pseudomonas aeruginosa регистрируется в отношении Меропенема и Амикацина.
Практически не встречается устойчивости бактерий к Полимиксину.
Лечение синегнойной инфекции достаточно сложное, без адекватного микробиологического контроля малоэффективное. Чувствительность Pseudomonas aeruginosa прогнозируется плохо.
Рис. 12. Синегнойная инфекция наружного слухового прохода.
Бактериофаг против синегнойной палочки
Наряду с применением антибиотиков при лечении синегнойной инфекции используется синегнойный бактериофаг. Иммунологический препарат обладает способностью разрушать (растворять) бактериальные клетки, способствует синтезу иммуноглобулинов, снимает выраженные симптомы заболевания, способствует выздоровлению.
Обязательным условием применения препарата является предварительное определение чувствительности возбудителя. Препарат применяется при разных локализациях воспалительного процесса в виде раствора местно, ректально, вагинально и перорально.
- Местно бактериофаг применяется в виде повязок, орошений, аппликаций и тампонов.
- В плевральную, суставную и брюшную полости бактериофаг вводится через дренажную трубку.
- В полость мочевого пузыря препарат вводится через катетер, в почечную лоханку — через нефростому или цистостому.
- При остеомиелите препарат вводится через дренаж или турунды.
- При гинекологических заболеваниях бактериофаг вводится в полость влагалища и матки.
- При заболеваниях ЛОР-органов раствор бактериофага вводится в полость среднего уха и нос. Препарат используется в виде полоскания, закапывания, промывания, введения смоченных в растворе турунд.
- Детям в возрасте до 6-и месяцев бактериофаг вводится через прямую кишку в виде высоких клизм.
Курс лечения раствором синегнойного бактериофага составляет 5 — 15 дней. В случае возникновения рецидивов заболевания рекомендуется проведение повторных курсов. Бактериофаг разрешено применять вместе с другими препаратами, использующимися при лечении синегнойной инфекции.
Рис. 13. Бактериофаг синегнойной палочки.
Хирургия синегнойной инфекции
В ряде случаев при синегнойной инфекции требуется применение хирургических методов лечения:
- Удаление некротизированных участков тканей.
- Дренирование при скоплении гноя в полостях.
- Лапаротомия с последующей резекцией при некротическом энтероколите.
- Хирургическое лечение при обструкциях мочевых путей.
- Протезирование клапанов сердца при их поражении
Профилактика синегнойной инфекции
Профилактика синегнойной инфекции подразделяется на специфическую и неспецифическую.
Специфическая профилактика
Специфическая профилактика синегнойной инфекции предполагает применение иммунных антигенных препаратов, которые выделяются из различных компонентов самой бактерии, а также с помощью полученных на их основе гипериммунной плазмы и иммуноглобулина. С профилактической целью применяются следующие препараты:
- Пиоиммуноген применяется местно при ожогах.
- Ассоциированная вакцина, в состав которой входят антигены синегнойной палочки, стафилококка и протея.
- Поливалентная корпускулярная синегнойная вакцина.
- Пассивная специфическая иммунизация проводится гипериммунной плазмой.
Неспецифическая профилактика
Учитывая то, что специфическая профилактика сегодня широкого распространения не получила, дезинфекция, стерилизация и соблюдение правил личной гигиены являются самыми эффективными способами, предупреждающими распространение инфекции.
- В больничных условиях необходимо строго соблюдать правила асептики и антисептики. Постоянно проводить контроль за обсемененностью внешней среды.
- Своевременно и правильно обрабатывать раны и ожоговые поверхности.
- Не допускать развитие иммунодефицитных состояний.
- Соблюдать правила личной гигиены.
- Укреплять здоровье.
- В бассейнах и горячих ваннах постоянно контролировать концентрацию хлористых веществ (70,5 мг/л) и норму водородного показателя воды (7,2-7,8).
Рис. 14. На фото синегнойная инфекция — псевдомонадная опрелость.
ССЫЛКИ ПО ТЕМЕ Статьи раздела «Синегнойная инфекция»Самое популярноеПОНРАВИЛАСЬ СТАТЬЯ?
Подпишитесь на нашу рассылку!
Статьи раздела «Синегнойная инфекция» Новые статьи Популярные статьи Похожие статьи О микробах и болезнях © 2020 НаверхPseudomonas aeruginosa
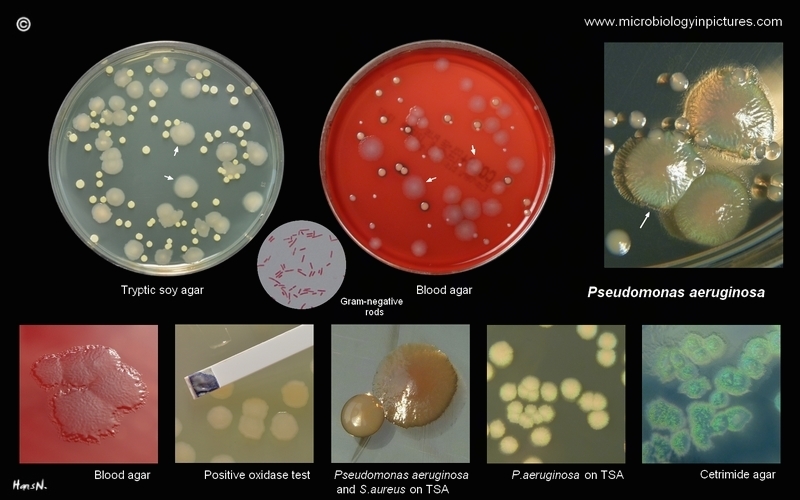
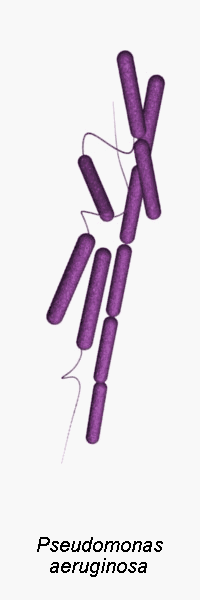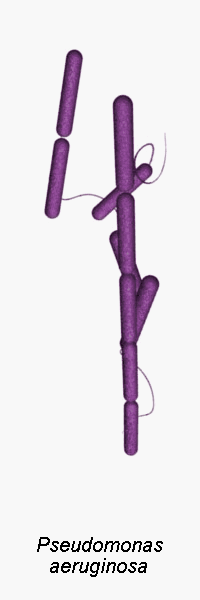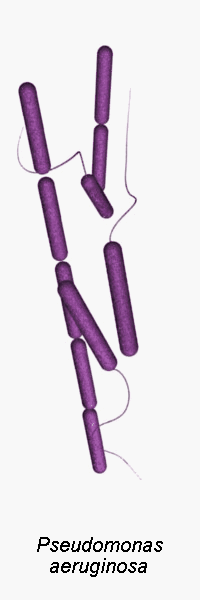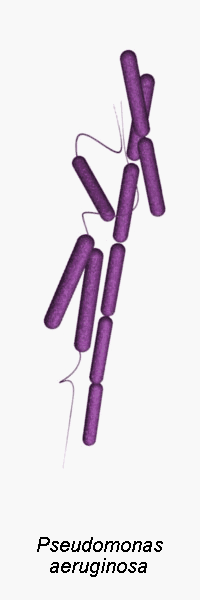
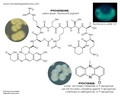
Pseudomonas aeruginosa является грамотрицательным, стержнеобразным, подвижным организмом ( полярных жгутиков ), который, как правило, образует водорастворимые пигменты, которые диффундируют через среду. Наиболее известными являются пиоцианин (сине-зеленый), пиовердин (желто-зеленый, флуоресцентный) и пиорубин (красно-коричневый, продуцируемый небольшой долей штаммов).Он обычно встречается в условиях свободной жизни во влажной среде, но также является патогеном растений, животных и людей.
Pseudomonas aeruginosa — это , часто , предварительно идентифицированный по типичному запаху in vitro . Запах описан как виноградоподобный, тортилоподобный или « Philadelphus coronarius -подобный» (производство аминоацетофенона ). Он не является активным ферментером углеводов и вырабатывает кислоту, но не содержит газа, в глюкозе и является отрицательным по лактозе . Тест оксидазы и каталазы для P.aeruginosa положительный .
Хотя аэробная атмосфера необходима для оптимального роста, большинство штаммов будет медленно размножаться в анаэробной среде, если в качестве акцептора водорода присутствует нитрат. Способен расти при 42 ° С. Сочетание выработки пиоцианина и способности расти при 42 ° C является достаточным для отличия P.aeruginosa от других Pseudomonas spp. (Е.g., P.fluorescens , P.putida , P.stutzeri , P.putrefaciens ). Некоторые штаммы P.aeruginosa могут не продуцировать пиоцианин .
Pseudomonas aeruginosa — оппортунистический патоген, который заражает ожоги, раны, хирургические разрезы и места катетеризации. Это наиболее распространенная причина инфекций ожоговых травм и наружного уха (отит наружный) . В редких случаях он может вызывать внебольничные пневмонии, а также пневмонии, связанные с вентилятором.
P. aeruginosahas обладает огромным потенциалом для развития устойчивости к антибиотику , о чем свидетельствует тот факт, что его геном содержит самый большой из известных островков устойчивости с более чем 50 генами устойчивости (Википедия).
Это «парадокс антибиотиков», поскольку самым первым антибиотиком, обнаруженным в современном мире, была пиоцианаза , обнаруженная в 1888 году Э. де Фройденрайхом. Это была смесь нескольких антибактериально активных веществ: пиоцианина, 1-гидроксифеназина и масляной фракции.Этот природный антибиотик способен убивать бактерии брюшного тифа, дифтерии и чумы.
Пиоцианаза была произведена коммерчески, но, к сожалению, она была нестабильной и токсичной.
(пиоцианин и 1-гидроксифеназин также являются противогрибковыми агентами, активными против Candida albicans и Aspergillus fumigatus ; Kerr J R et al. , 1999).
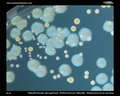
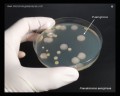
Pseudomonas aeruginosa колоний на кровяном агаре
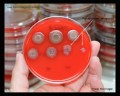
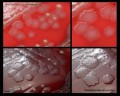
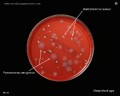
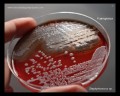

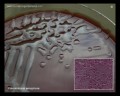
Pseudomonas aeruginosa на триптическом соевом агаре

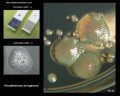



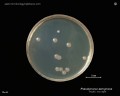
Pseudomonas aeruginosa на агаре Макконки
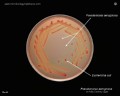
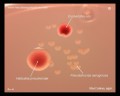
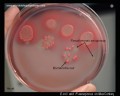
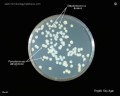
Pseudomonas aeruginosa на эндо-агаре


Pseudomonas aeruginosa на цетримидном агаре


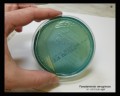
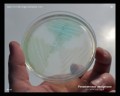

Pseudomonas aeruginosa на различных культуральных средах
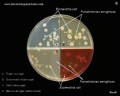
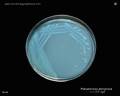

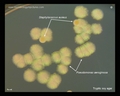
Pseudomonas aeruginosa идентификация

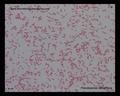
Pseudomonas aeruginosa окраска по Граму
Pseudomonas aeruginosa SEM


Полезные ссылки
WIKIPEDIAЦЕНТР КОНТРОЛЯ И ПРОФИЛАКТИКИ БОЛЕЗНЕЙ (CDC)
Онлайн-учебник Тодара по бактериологии
Microbe Wiki (отредактированный студентом ресурс по микробиологии)
www.antimicrobe.org
www.vetbact.org
Merck Manual ,
Pseudomonas aeruginosa
Pseudomonas — это род распространенных бактерий, обитающих в почве и воде. Большинство видов безвредны, но некоторые являются патогенными микроорганизмами, которые заражают животных, растения и людей. P. aeruginosa — тип, часто ассоциируемый с болезнями человека.
ФАКТЫ: Pseudomonas — это род распространенных бактерий, обитающих в почве и воде.Большинство видов безвредны, но некоторые являются патогенными микроорганизмами, которые заражают животных, растения и людей. Pseudomonas aeruginosa — тип, часто ассоциируемый с болезнями человека. В последние годы P. aeruginosa превратилась в супербуга, устойчивого к наиболее часто используемым антибиотикам. Наряду с MRSA и C. diff, P. aeruginosa адаптировался к лекарственным препаратам, делая стандартные методы лечения инфекций гораздо менее эффективными. Всемирная организация здравоохранения даже отнесла P. aeruginosa к одной из трех важнейших угроз в своем списке бактерий, наиболее нуждающихся в новых антибиотиках.
Superbugs — огромная глобальная угроза, вызывающая более 700 000 смертей в год. В США 2 миллиона человек заболевают устойчивыми к антибиотикам инфекциями ежегодно, при этом более 20 000 человек умирают. Неправильное использование и чрезмерное использование противомикробных препаратов у людей, животных и растений привело к увеличению устойчивости к суперживотным. Одни только врачи не могут устранить P. aeruginosa и другие супербаги. Из-за взаимосвязи людей, животных и окружающей среды, ученые, ветеринары, работники здравоохранения, политики и общественность предпримут совместные усилия, чтобы покончить с клопами.
У здоровых людей P. aeruginosa может вызывать инфекции ушей и глаз. Также могут появляться кожные высыпания, особенно после воздействия плохо хлорированных джакузи и бассейнов. В случае заражения больными людьми с нарушенной иммунной системой P. aeruginosa может вызывать инфекции крови, пневмонию и другие тяжелые заболевания после операции. В больницах эта бактерия может распространяться на руках работников здравоохранения или через загрязненные катетеры, поддоны, инструменты и оборудование. P. aeruginosa чрезвычайно приспособлен и повсеместен.Этот крепкий микроб находится на подъеме, и, как супербаг, никогда не следует недооценивать.
,Pseudomonas aeruginosa
Pseudomonas aeruginosa è un piccolo batterio a forma di bastoncello (lunghezza di 1,5 — 3 µm и larghezza compresa tra 0,5 e 0,8 µm). Gram negativo, aerobio e mobile per la Presenza di un unico flagello polare, Pseudomonas aeruginosa è diffuso in maniera ubiquitaria nel suolo e nelle acque. Предварительный просмотр.
Nell’uomo è un patogeno оппортунисты, случайные ритмические ритмы кожи, ascellari, пахнущие аногениталы ди соггетти сани.In condizioni normali, Pseudomonas aeruginosa и статические изоляты в 10% случаев.
Нумерос соно и фаттори ди вирулэнца че детернио ла патогеницита:
- lo strato lipopolisaccarido esterno (LPS) Protegge Pseudomonas aeruginosa dall’azione fagocitica dei лейкоцитарные нейтрофилы, благоприятные для здоровья, слабые и противодействующие микробанициозам и др.
- мобиль (флагелло) и презентация, фимбрие и адезин, другое все LPS стессо, не облегчено и не выложено слизистых (английский язык) Pseudomonas aeruginosa живое дыхание и здоровый образ жизни fibrosi cistica)
- tossine di varia natura (эластазы, коллагенази, протеазы, липази)
- altre tossine proteiche (эзотоссина A, цитотоссина, эмолизин, пиоцианина) sonic implic nei meccanismi di virulenza
Pseudomonas aeruginosa è soprattutto un patogeno nosocomiale оппортунисты; производят кишечные инфекции, сопутствующие заболевания, спидализцати, предилиндо и сперматозоиды, иммунокомпоненты, опосредованное катетеризмом уретрали, вентелиазон мекканический, перистальтику ломбари и перфузи внутривенно.
Nel soggetto sano Properto Le Infazioni da Pseudomonas aeruginosa Sono Piuttosto Редкий. Nel bambino in buona salute, le malattie da Pseudomonas aeruginosa sono ограничивают процесс локального заражения: отит эстерна, мочеиспускание, дерматиты (междоузлия). Nei soggetti immunocompromessi за malattie metaboliche о ematologiche, за tumori, prolungata Terapia antibiotica о chemioterapia, l’infezione да синегнойной può divenire disseminata е provocare, в esempio, polmonite, endocardite, peritonite, meningite е серьезной setticemia.
Malattie causate da pseudomonas aeruginosa
Le Infézioni da Pseudomonas aeruginosa possono presentarsi in molte sedi анатомиче, давай милый, тессути соттокутанеи, осса, ореччи, окки, tratto urinario e valvole cardiache. La sede varia a seconda della португальское и уязвимое место. I sintomi dell’infezione da Pseudomonas aeruginosa dipendono quindi dalla sede corporea interessata dal processo infettivo.
Distretto interessato | Malattie e fattori che prediscpogono all’infezione |
| Pelle | Ферит, язва, пролежни, опрелости, травмы, травмы, инфекция, внутривенная инфекция, некроз эморрагика делла милый o ectima gangrenoso |
Orecchio | Otite esterna dei nuotatori, otite interna dei diabetici |
Occhio | Ulcera corneale, Abrasione traumatica o Traumi operatori, come quelli subiti durante l’intervento chirurgico per asportazione di cataratta |
Система респираторных заболеваний | Трахеобронхит, Бронкополмонит, Polmonite necrotizzante da респираторные загрязнения, инфекция эндотрахеальной инфекции, синдром при стрессе респираторные заболевания, инфекция, вызванная фиброзом, |
Apparato Uro-Genitale | Infezioni Delle Vie Urinarie Conguenti All’applicazione di Catetere o Ad Irrigazioni |
Apparato digerente | Diarrea nei bambini (febbre di Shangai), бывший diarroiche colera-simili, tiflite nei leucemici, | ascessi rettali nei malati di tumore
Sistema circolatorio | Метамоглобинемия, Сететемия, Эндокардиты (путтесто редкий, пикомуни неос tossicodipendenti che assumono droga per via endovenosa). |
Нервная система | Менингити, Ascessi Cerebrali, Менингит да Рачицентези |
Cura e Terapia
Anche gli interventi terapeutici dipendono dalla sede in cui Pseudomonas aerugnosa га с инфекцией. Ad esempio, in caso di interessamento cutaneo, si può riccorere ad irrigazioni di acido acetico all’1% o all’applicazione topica di agenti antibatterici, поставляется с полимиксином в виде колистины.Particolare importanza riveste ли corretta igiene делла Aree cutanee interessate: l’eventuale Tessuto necrotico dev’essere eliminato й циклооксигеназы ascessi drenati, Mentre в Ambito Оспедальеро risulta essenziale l’accurata Pulizia е disinfezione делла apparecchiature mediche.
Qualora si renda needaria una terapia antibiotica sistemica, si utilizzano generalmente la tobramicina o la gentamicina. В «caso di resistenza» задан вопрос о фармации, который вы можете найти в альтернативной альтернативной медицине.
Lo Pseudomonas aeruginosa , предполагаемая и не имеющая важного значения, относящаяся к разным аспектам, в зависимости от потребности, в пробирке, (в пробирке).
- Tra le penicilline attive contro lo Pseudomonas aeruginosa si ricordano la piperacillina, la ticarcillina e la mezlocillina.
- Tra le cefalosporine attive contro lo Pseudomonas aeruginosa si ricordano: ceftazidime e cefoperazone (обратите внимание, что есть цефалоспорин di terza generazione antipseudomonas).
- Tra le cefalosporine parenteral di quarta generazione attive contro lo Pseudomonas aeruginosa si ricordano: цефепим, имипенем, метропенем и азтреонам.
- Molti gli amminoglicosidi attivi contro Pseudomonas aeruginosa : тобрамицина, амикацина и гентамицина.
- Tra i fulorochinolini, la ciprofloxacina, appare essere quello pi? Attivo nei confronti del micorganismo; leggermente minore l’azione antibiotica della levofloxacina, mentre gli altri fluorochinoloni sono per nulla o scarsamente efficaci.
,
Pseudomonas aeruginosa — Википедия
Pseudomonas aeruginosa (von lateinisch aerugo ‚Grünspan‘) представляет собой грамотрицательные вещества, оксидазопозитивные вещества Stäbchenbakterium der Gattung Pseudomonas . Es wurde im Jahr 1900 von Walter Migula entdeckt. Die Namensgebung bezieht sich dabei auf die blau-grüne Färbung des Eiters bei eitrigen Infektionskrankheiten.
P. aeruginosa ist ein wichtiger Krankenhauskeim, der gegen mehrere Antibiotika resistant ist.
Das Bakterium ist ein weitverbreiteter Boden- und Wasserkeim (Nasskeim), который находится в Германии. , In der Hygiene gilt es daher als bedeutender Krankenhauskeim (nosokomialer Keim). Aber auch als Lebensmittelverderber spielt es eine erhebliche Rolle был Isolate aus Pflanzen, Früchten, Lebensmitteln und dem Darmtrakt von Mensch und Tier belegen.Это может произойти в самых разных сферах деятельности, таких как, например, Spuren organischer Substanzen vorhanden sind. Die Bakterien sind auch an der sogenannten Dieselpest beteiligt. В настоящее время в Канаде Pseudomonas aeruginosa aufgrund von Biofilm- и Schleimbildung undere zum Verstopfen von Rohrleitungen und zur Werkstoffschädigung führen. [2]
Das Stäbchen kann 2–4 µm groß werden und besitzt büschelige lophotriche Flagellen.Haftfimbrien ermöglichen es dem Bakterium, sich a Oberflächen festzusetzen. Auf der äußeren Zellmembran isin exopolysaccharid (Alginat) и Kapsel aufgelagert. Es schützt vor Phagozyten und Antikörpern und wirkt dem Transport aus dem Respirationstrakt entgegen.
 P. aeruginosa mit gelbgrünem Pyocyaninpigment auf Cetrimidagar
P. aeruginosa mit gelbgrünem Pyocyaninpigment auf Cetrimidagar  P. aeruginosa mit fluoreszierenden Пигмент без УФ-излучения для цетримидагара
P. aeruginosa mit fluoreszierenden Пигмент без УФ-излучения для цетримидагараDer Nonfermenter P. aeruginosa ister un anaeroben Bedingungen in der Lage, Fermentation zu betreiben.Es werden Pyruvat oder Arginin fermentiert. [3] [4] Als wichtiger Denitrifizierer ist e ebenfalls in der Lage, unter anaeroben Bedingungen und dem Zugang zu Stickoxiden diese als terminale Elektronenakzeptoren in der anaeroben Atmung zu nutzen. Die Fähigkeit zur Denitrifikation und die Eigenschaft, Biofilme zu bilden, sind für P. aeruginosa , Virulenzfaktoren (siehe Mukoviszidose). [5] В Verschiedenen Nährmedien (Z. B. Cetrimid-Agar) установлены Фарбстоффе с пиоцианином, пиовердином, пиорубином и пиомеланином свободным.Meist ist es auf Agar „Metallisch-Grün“ Глензенд. Характерная особенность: «Lindenblüten-» или «traubenartig» beschriebener süßlicher Geruch («Gummibärchengeruch»), производная из 2-аминоацетофенона (2-АА), цюрюкцюфенская. Unter anderem wegen seiner Flüchtigkeit ist 2-AA einotentiler, für P. aeruginosa selektiver Biomarker im Zusammenhang einer Infektion bei Mukoviszidosepatienten. [6] Außerdem scheint es Fliegen anzulocken und die Besiedlung ihres Darms zu unterstützen, ohne jedoch dabei deren Sterblichkeit zu erhöhen, wodurch es die Verbreitung von P.aeruginosa erleichtert. [7]
Neuere Forschungsergebnisse zeigen auf, dass P. aeruginosa mit Hilfe des eigenen Verdauungsenzyms SdsA sogar Natriumlaurylsulfat (SDS) verstoffwechseln kann. Dadurch ist das Bakterium in der Lage, auch dort zu überleben, wo andere Bakterien aufgrund der hohen SDS-Konzentration abgetötet werden, beispielsweise in Shampoos. [8]
P. aeruginosa produziert unter limitierenden Wachstumsbedingungen (z.B. Stickstoff-, Phosphatoder Eisenlimitierung) auf Ölen (z. B. Sonnenblumenöl) aus nachwachsenden Rohstoffen sog. Rhamnolipide. Diese Biotenside werden teilweise schon im Produktionsmaßstab hergestellt und In Waschmitteln oder Kosmetika eingesetzt. Vermutlich geben die Zellen die Rhamnolipide in das sie umgebende Medium ab, um das Öl zu emulgieren und mittels Lipasen an den Wasser / Öl-Grenzflächen das inl in Fettsäuren und Glycerid zu spalten. Die Rhamnolipidsynthese is is Quorum Sensing Reguliert, Hängt также von der Zelldichte im Medium ab.Zuständig hierfür sind das Las- und Rhl-regulierte Чувство кворума. [9]
Im Jahre 2000 wurde erstmals das vollständige Genom des Stammes PAO1 sequenziert. Das Genom hat eine Größe von 6,3 Mbp and enthält 5570 Gene. [10]
 Gramfärbung von P. aeruginosa
Gramfärbung von P. aeruginosa Das Bakterium ist ein Krankenhauskeim, der durch seinen Stoffwechsel und seine Zellmembranstruktur Mehrfachresistenzen gegenüber Antibiotika aufweist. [11] Мит ок.10% аллергия Krankenhausinfektionen gehört P. aeruginosa zu den in Deutschland am häufigsten auftretenden Krankenhauskeimen. [12]
Das Spektrum an Krankheiten, welche durch diese Bakterien verursacht werden, ist umfangreich. Das häufigste Erscheinungsbild sind Pneumonien bei zystischer Fibrose, die vor allem beimunsupprimierten и AIDS-Patienten ставит под сомнение синдром Швервигенд. Harnwegsinfekte, энтероколит, менингит, наружный отит («ухо пловца») или инфекция, вызванная инфекцией.
Auslöser dafür sind zum einen die Fähigkeit des Bakteriums zur Hämolyse und zum anderen Pathogenitätsfaktoren wie das Экзотоксин A (ADP-рибозилтрансфераза), содержащийся в цитотоксин-экзоферментах для животных.
Im Folgenden werden die häufigsten tiermedizinischen Befunde aufgelistet:
Wegen der Gefahr von Resistenzentwicklungen sollte keine Monotherapie, sondern (möglichst nach Antibiogramm) immer eine Kombinationstherapie durchgeführt werden. [14] Natürliche Resistenzen bestehen gegenüber Ampicillin + Sulbactam, Amoxicillin + Clavulansäure, den meisten Cephalosporinen (insbesondere allen der ersten und zweiten Generation), Эртапенем, хлорамфеникол 900, Trimetholinen 15, Tmethohobin 900 [Trimethoprim.
- ↑ Hygieneanforderungen an Bäder und deren Überwachung, Empfehlung des Umweltbundesamtes, Bundesgesundheitsblatt 2014 Bl. 258, 260f (PDF) auch zur Umsetzung des Infektionsschutzgesetzes
- ↑ VDI 3679 Blatt 1: 2014-07 Nassabscheider; Grundlagen, Abgasreinigung von partikelförmigen Stoffen (Мокрые сепараторы; Основы, очистка отработанных газов от частиц) .Beuth Verlag, Берлин. С. 48.
- ↑ Мартин Эшбах, Керстин Шрайбер, Катарина Транк, Ян Буэр, Дитер Ян: Долгосрочное анаэробное выживание оппортунистического патогена Pseudomonas aeruginosa с помощью ферментации пирувата . В: Журнал бактериологии . Группа 186, Nr. 14, Juli 2004, ISSN 0021-9193, S. 4596–4604, doi: 10.1128 / JB.186.14.4596-4604.2004, PMID 15231792, PMC 438635 (более свободный Volltext).
- ° C Вандер Вовен, A Piérard, M Kley-Raymann, D Haas: Мутанты Pseudomonas aeruginosa, затронутые анаэробным ростом на аргинине: свидетельство кластера из четырех генов, кодирующих путь аргининдеминазы. В: Журнал бактериологии . Группа 160, Nr. 3, Dezember 1984, ISSN 0021-9193, S. 928–934, PMID 6438064, PMC 215798 (более свободный Volltext).
- ↑ J. B. Lyczak, C.L. Cannon, G. B. Pier: Создание инфекции Pseudomonas aeruginosa: уроки универсального оппортунистического . В кн .: Микробы и инфекция . Band 2, Nr. 9, Juli 2000, ISSN 1286-4579, S. 1051-1060, PMID 10967285.
- ↑ Эми Дж. Скотт-Томас, Мона Сихре, Филип К. Паттемор, Майкл Эптон, Ричард Лейнг: 2-Аминоацетофенон в качестве потенциального биомаркера дыхания для Pseudomonas aeruginosa в муковисцидозе легких .В: BMC Легочная медицина . Band 10, Nr. 1, декабрь 2010 г., ISSN 1471-2466, с. 56, doi: 10.1186 / 1471-2466-10-56, PMID 21054900, PMC 2989937 (freier Volltext) — (biomedcentral.com [abgerufen am 12. Januar 2020]).
- ↑ Стефания-Елисавет Капсетаки, Илиас Целепис, Калодоти Августи, Иоаннис Ливадарас, Никос Гарантонакис: Бактериальный метаболит 2-аминоацетофенон способствует ассоциации патогенных бактерий с мухами . В: Природа связи .Band 5, Nr. 1, декабрь 2014, ISSN 2041-1723, с. 4401, doi: 10.1038 / ncomms5401 (nature.com [abgerufen am 12. Januar 2020]).
- ↑ Hagelüken, Gregor et al. (2006): Кристаллическая структура SdsA1, алкилсульфатазы из Pseudomonas aeruginosa, определяет третий класс сульфатаз In: PNAS , Bd. 103, S. 7631–7636 PMID 16684886 doi: 10.1073 / pnas.0510501103
- ↑ F. Leitermann: Biotechnologische Herstellung mikrobieller Rhamnolipide .Карлсруэ 2008, Университет Карлсруэ (TH)
- ↑ Stover, CK et al. (2000): Полная последовательность генома Pseudomonas aeruginosa PAO1, оппортунистического патогена In: Nature Bd. 406 (6799), с. 947–8, PMID 10984043
- ↑ Козлова Е.В., Анисимова Л.А., и соавт. (1989): [Устойчивость к антибиотикам у клинических штаммов Pseudomonas aeruginosa, выделенных в 1979-1984 гг.]. В: Антибиот Химиотер 34 (1): 24-8. PMID 2499281
- ↑ Zeitschrift für Chemotherapie 3-2008 (Memento vom 15.Juni 2012 im Интернет-архив )
- ↑ I. Фондовая: Die «Ренессанс» дер полимиксина. (PDF; 371 кБ) In: Arzneimitteltherapie Band 29, 2011, S. 71–80.
- ↑ Марианна Абеле-Хорн: Антимикробиологическая терапия. Entscheidungshilfen zur Behandlung und Prophylaxe von Infektionskrankheiten. Унтер Митарбейт фон Вернер Хайнц, Хартвиг Клинкер, Иоганн Шурц и Август Стих, 2, überarbeitete und erweiterte Auflage. Peter Wiehl, Marburg 2009, ISBN 978-3-927219-14-4, S.194 и 266.
- ↑ R. Leclercq и др .: Экспертные правила EUCAST в тестировании антимикробной чувствительности . В кн .: Клиническая микробиология и инфекция . Band 19, Nr. 2. Wiley-Blackwell, 2013, ISSN 1469-0691, S. 141–160, doi: 10.1111 / j.1469-0691.2011.03703.x, PMID 22117544 (wiley.com [abgerufen am 17. Februar 2013]).
